Dalla preparazione ortodontica alla finalizzazione implanto-protesica
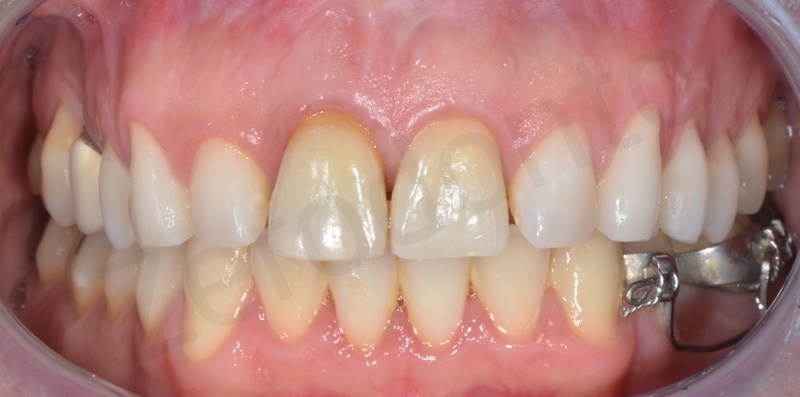
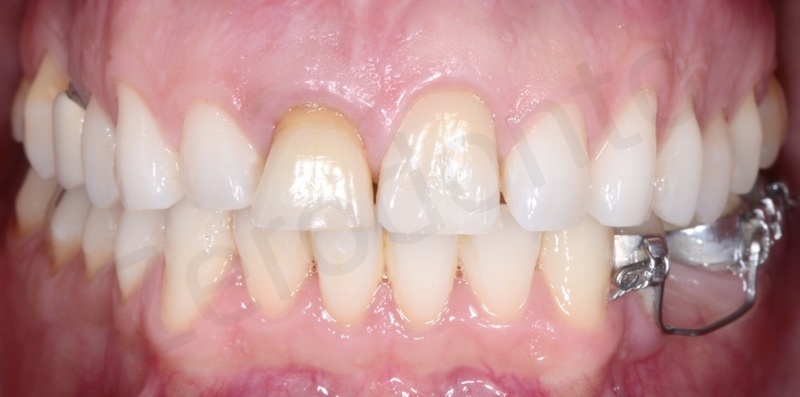
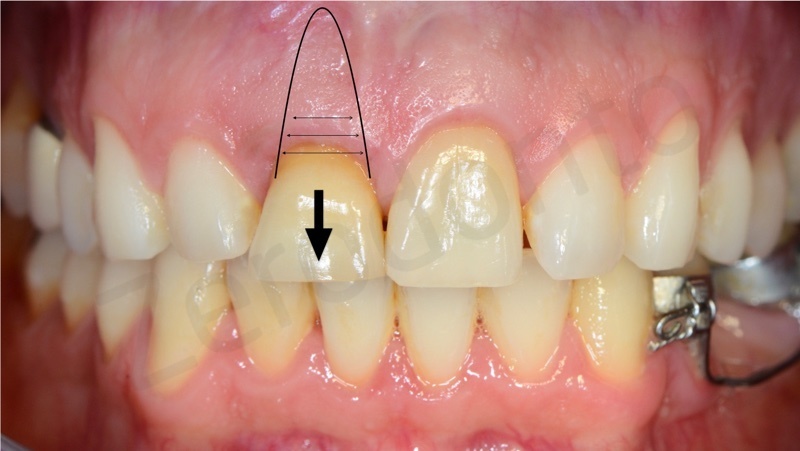
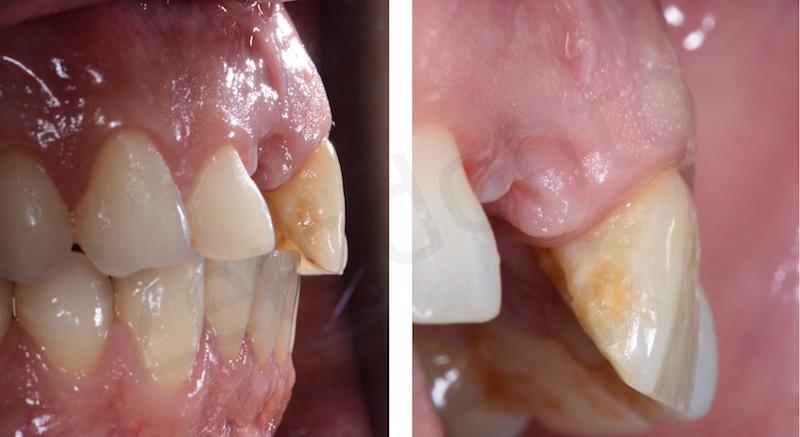
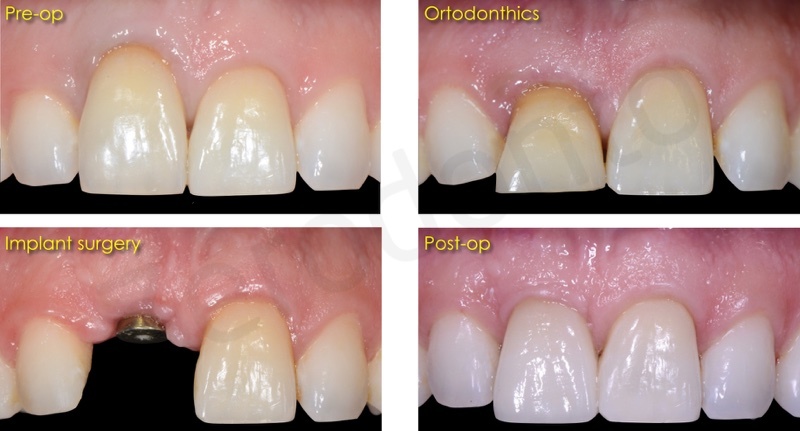
Un paziente di sesso maschile di 42 anni di età ed in buone condizioni di salute generale si presentava all’osservazione degli autori per un inestetismo nel settore frontale mascellare, in particolare per una severa recessione gengivale a carico dell’elemento 11 che causava una significativa asimmetria nel sorriso.
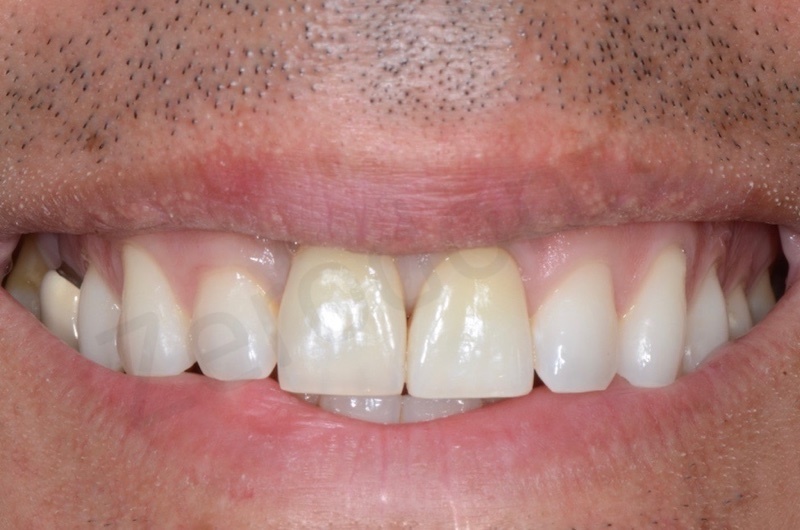
Pur presentando svariati problemi minori (pregressi restauri incongrui, lievi recessioni gengivali) il paziente richiedeva espressamente di trattare il centrale superiore di destra ed il lieve disallineamento dentario degli elementi frontali.
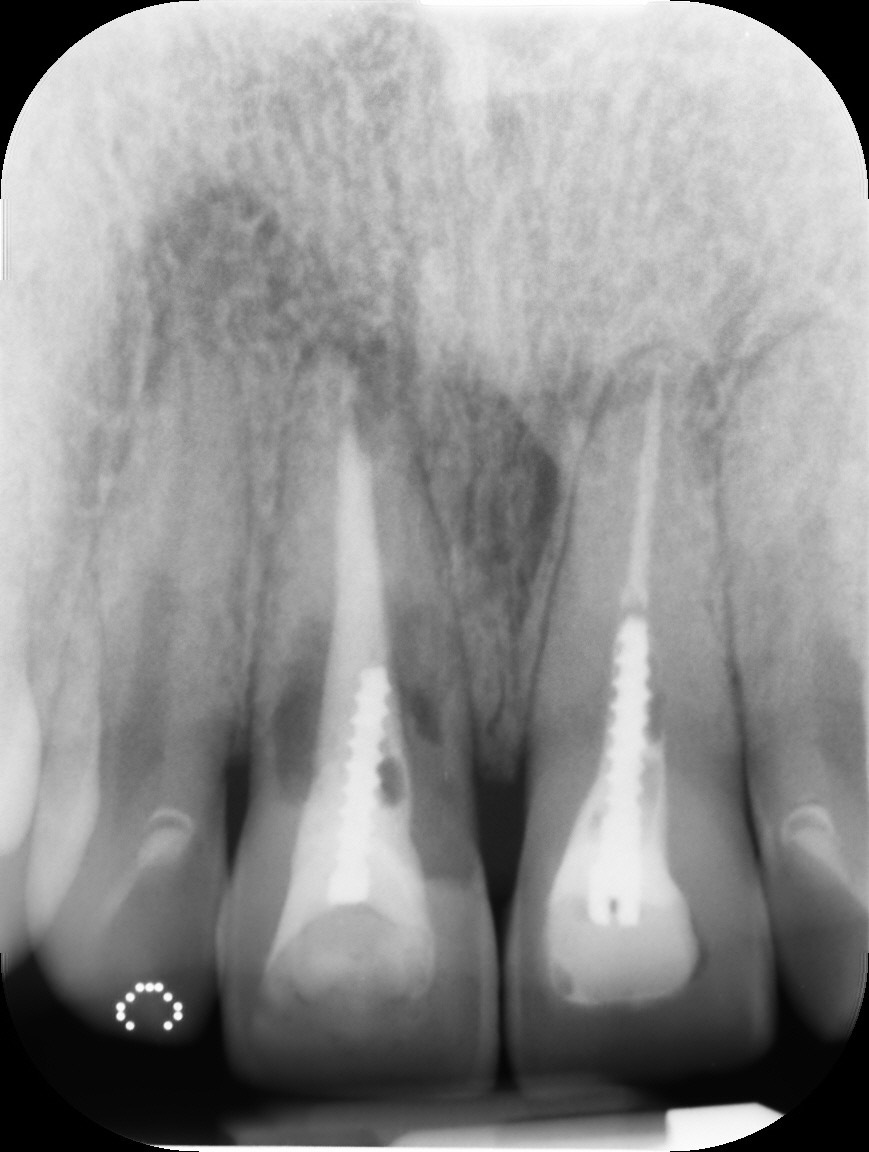
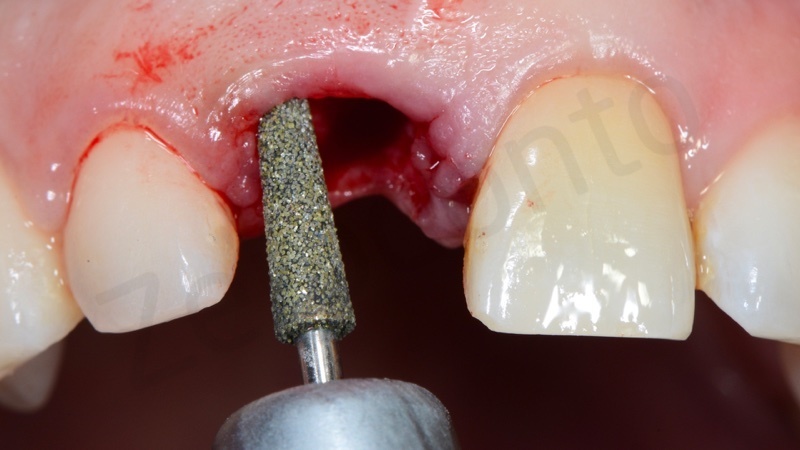
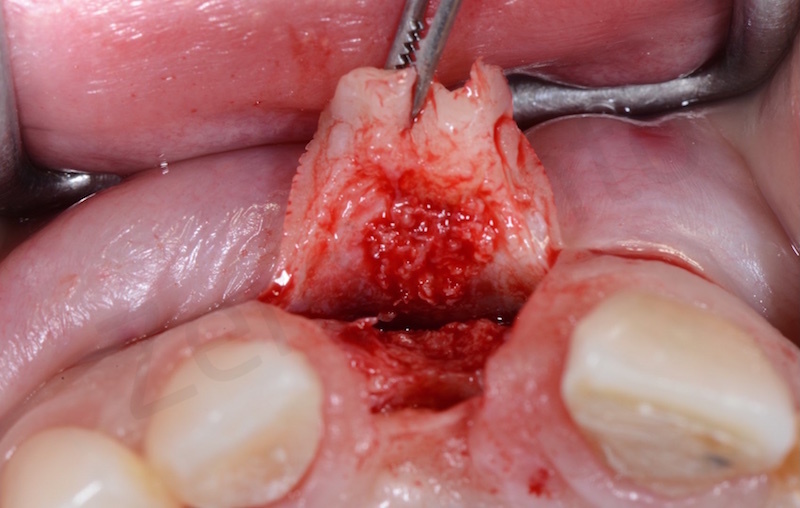
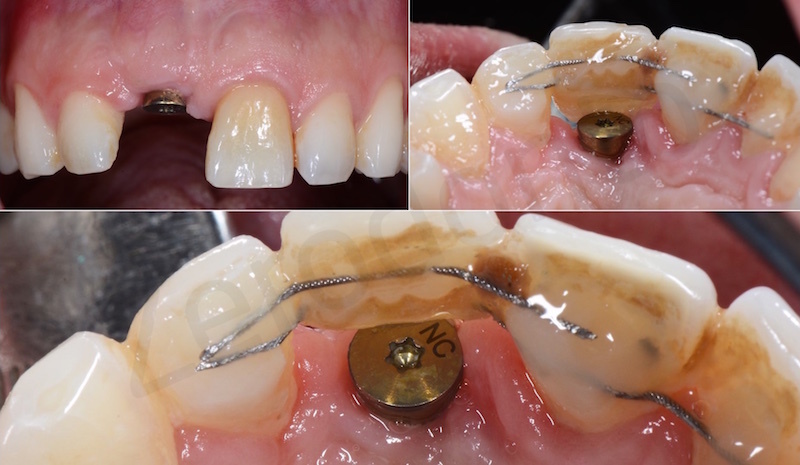
All’esame obiettivo e radiografico a carico del dente 11, il paziente presentava una severa migrazione apicale del margine gengivale nonché un severo riassorbimento esterno ed interno della radice del medesimo elemento, determinato da un pregresso trattamento endodontico e dal posizionamento di un perno preformato in metallo non perfettamente centrato nel lume canalare. Il dente veniva considerato non recuperabile e si pianificava una riabilitazione implanto-protesica; al fine di ottimizzare la gestione dei tessuti duri e molli, veniva programmata una terapia ortodontica di preparazione per estrudere l’elemento compromesso recuperando tessuto osseo e mucoso e risolvendo, al contempo, il lieve disallineamento dei frontali.
Trattamento ortodontico
Il paziente desiderava recuperare una decorosa condizione estetica ma chiedeva una soluzione di trattamento ortodontico che oltre ad essere invisibile fosse anche molto comoda e priva di alterazioni della fonetica.
Pertanto gli è stato proposto un trattamento ortodontico invisibile linguale fisso senza attacchi.
L’apparecchio veniva modellato a partire da un filo intrecciato in acciaio dello spessore di 0.175 inches, comunemente adoperato per la realizzazione di contenzioni fisse.
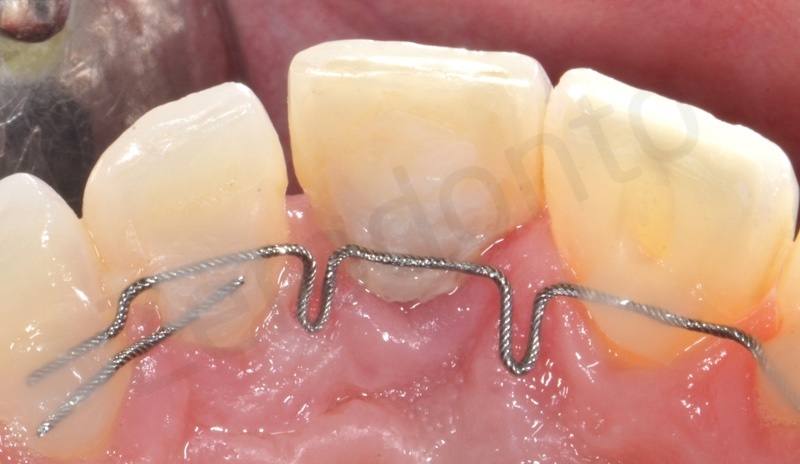
Per poter attivare il movimento di estrusione tale retainer oltre ad essere modellato in modo da seguire l’anatomia dei denti presentava due pieghe sul piano verticale, delle anse verticali ad U, che come tutte le pieghe, comprese quelle sul piano orizzontale, aumentano l’elasticità del filo. La modellazione dello stesso è stata eseguita intraoralmente sebbene se ne consigli quella extraorale sul modello in gesso per chi è alle prime esperienze.
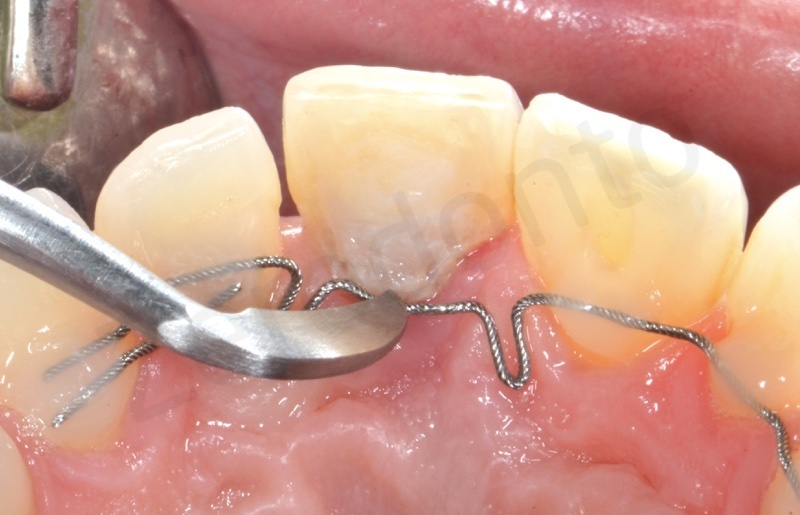
L’adesione del dispositivo ai denti segue le consuete procedure e prevede la pulizia delle superfici la mordenzatura sempre e solo delle aree prettamente interessate all’adesione e la successiva applicazione dell’agente adesivo o bonding. Dopo aver polimerizzato quest’ultimo possiamo procedere con l’adesione del retainer modellato in precedenza che avviene utilizzando del composito fluido. Al fine di ottenere una corretta trasmissione delle forze è fondamentale seguire una precisa sequenza. In questo caso in particolare è davvero semplice poiché l’unica regola da rispettare è bondare per ultimo il dente da estrudere.
L’estrusione viene attivata modificando la posizione verticale del filo, spostandolo con l’uso di uno strumento di utilità in una posizione più apicale. Il ritorno elastico del filo nell’originale posizione coronale muoverà il dente nella direzione desiderata.
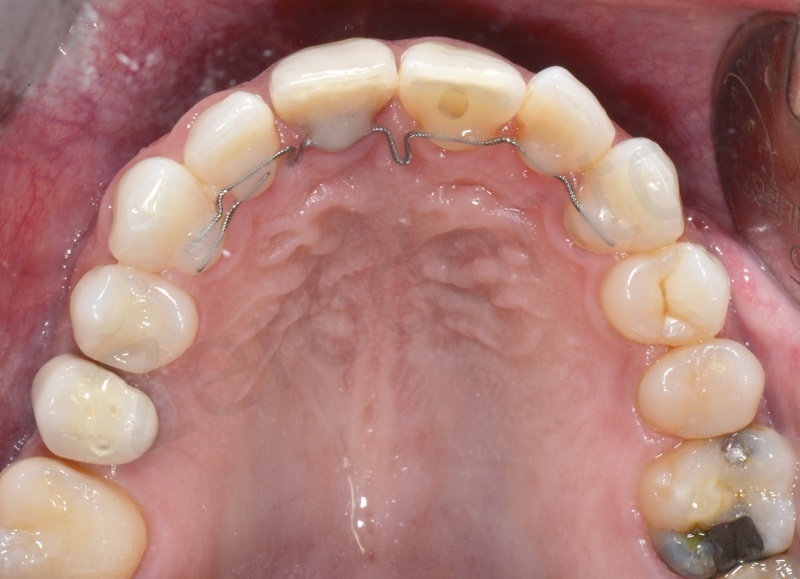
Non mancano le opportune riflessioni biomeccaniche che sempre accompagnano le nostre attivazioni e che tengono conto non solo del dispositivo adoperato ma anche del punto di applicazione della forza rispetto al centro di resistenza.
Quando utilizziamo gli attacchi vestibolari il movimento estrusivo è quasi sempre accompagnato da un momento che tende a vestibolarizzare la corona, poichè la forza è applicata in un punto più vestibolare rispetto al centro di resistenza. Se lavoriamo con gli attacchi linguali la forza passerà quasi sempre per il centro di resistenza e sarà più facile avere un estrusione corporea del dente. Quando il dispositivo è sulla superficie linguale dei denti ma non sono presenti gli attacchi la posizione rispetto al centro di resistenza può cambiare, e trovarsi anche più vestibolare o linguale. Inoltre per attivare l’estrusione il filo oltre ad essere spostato da un punto più coronale ad uno più apicale viene anche spostato da un punto più vestibolare ad uno più linguale. Pertanto il ritorno elastico produrrà l’estrusione del dente accompagnata ad un momento vestibolare. Infine va considerata anche la forza espansiva generata dalle anse nel momento in cui si attiva il retainer. Se tale momento vestibolare non è desiderato va controllato con delle forze che lo annullano. In questo caso per ottenere un estrusione corporea del dente è stata attivata l’estrusione e la lingualizzazione, allontanando dapprima il retainer dal dente con una Weingart e successivamente spostandolo in direzione apicale con uno strumento di utilità.
Il dispositivo veniva controllato ogni 4 settimane e riattivato. La riattivazione si esegue staccando il filo dall’11 consumando quasi tutto lo strato di composito che lo riveste facendo attenzione a non danneggiarlo utilizzando una fresa diamantata a basso numero di giri sotto irrigazione. Consiglio a tale scopo una fresa di forma cilindrica o a pallina. L’ultimo strato di composito viene staccato utilizzando uno specillo facendo leva sotto al filo, in modo da staccare il filo senza inciderlo con la fresa. A questo punto seguono le modifiche di posizione e forma in modo da ottenere lo spostamento desiderato (qui sempre in lingualizzazione e poi spostandolo apicalmente) e l’adesione mediante mordenzatura, adesivo e composito fluido.
La mordenzatura che si esegue nelle riattivazioni avverrà sempre sulle superfici dove è già presente uno strato di composito, pertanto lo smalto non viene ripetutamente mordenzato. Se non riusciamo ad identificare le aree di composito sui denti possiamo avvalerci delle luci di Wood che lo mettono bene in evidenza.
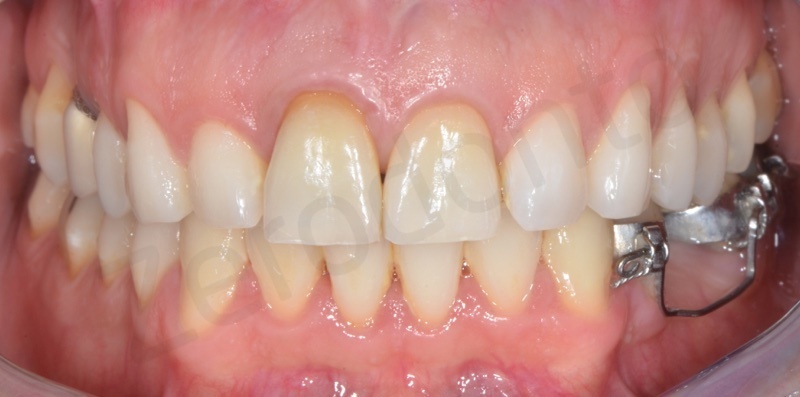
Contemporaneamente all’estrusione veniva eseguita la coronoplastica riduttiva del margine incisale in modo da equilibrare la posizione del margine incisale rispetto all’ incisivo centrale controlaterale.
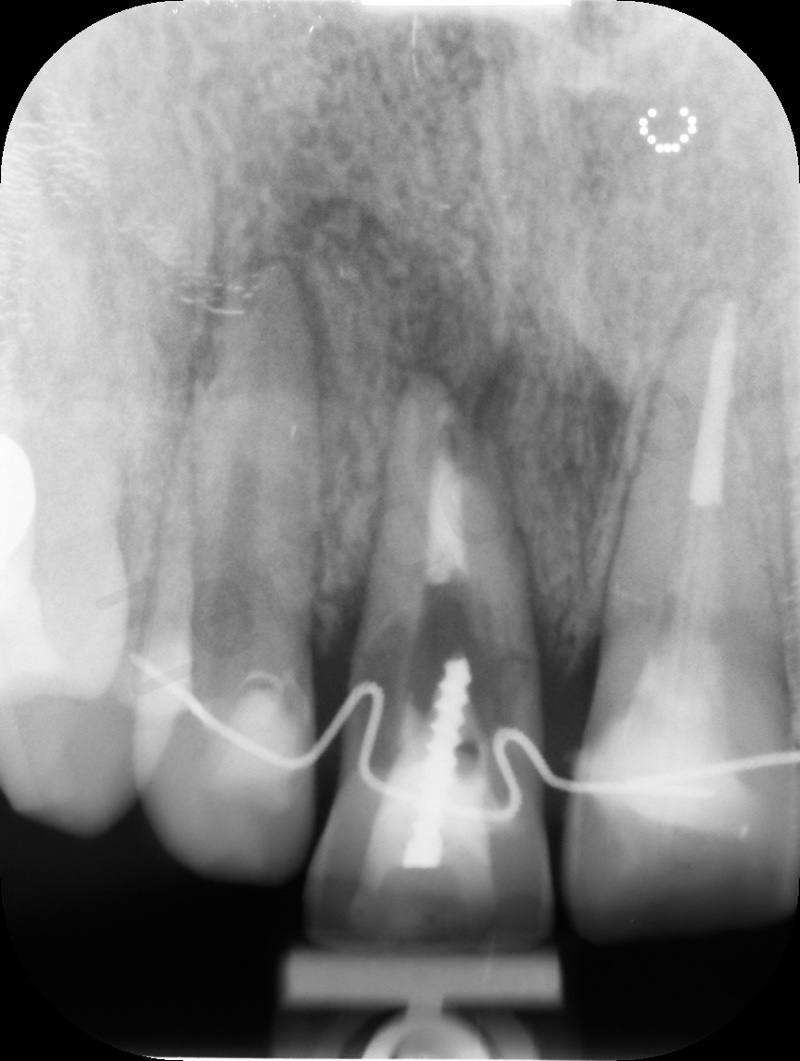
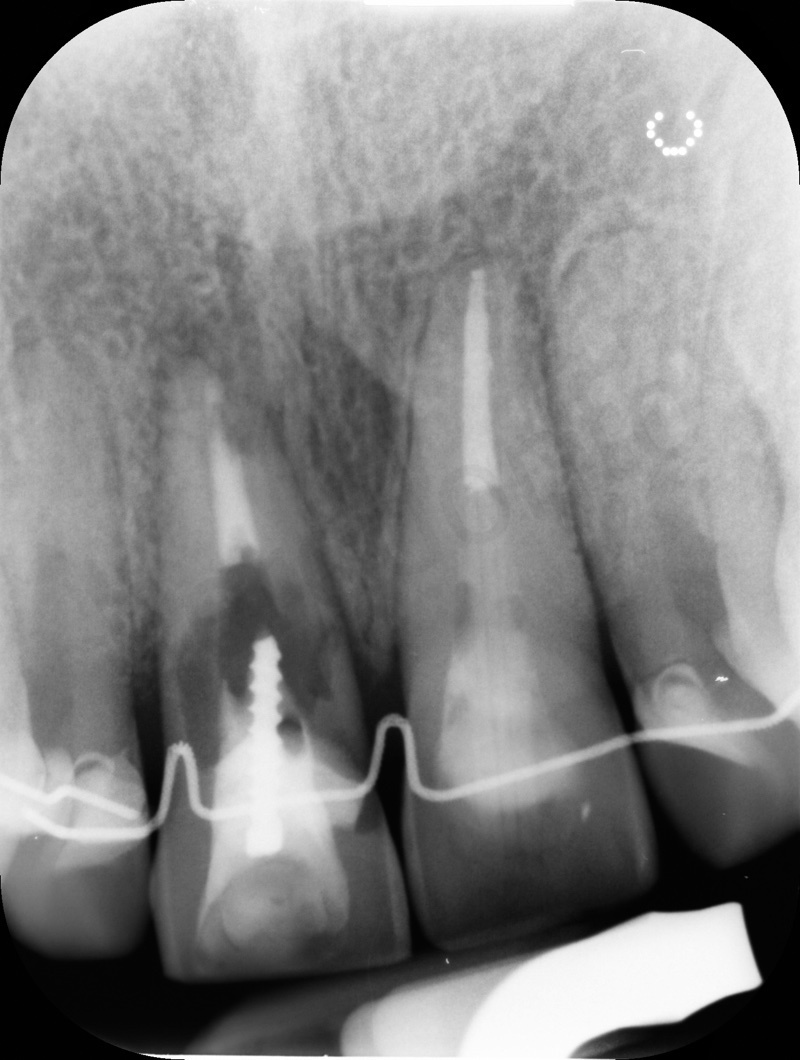
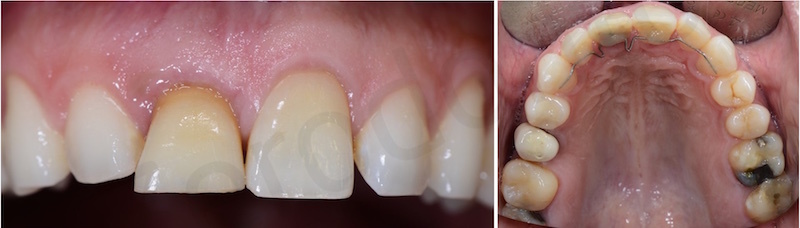
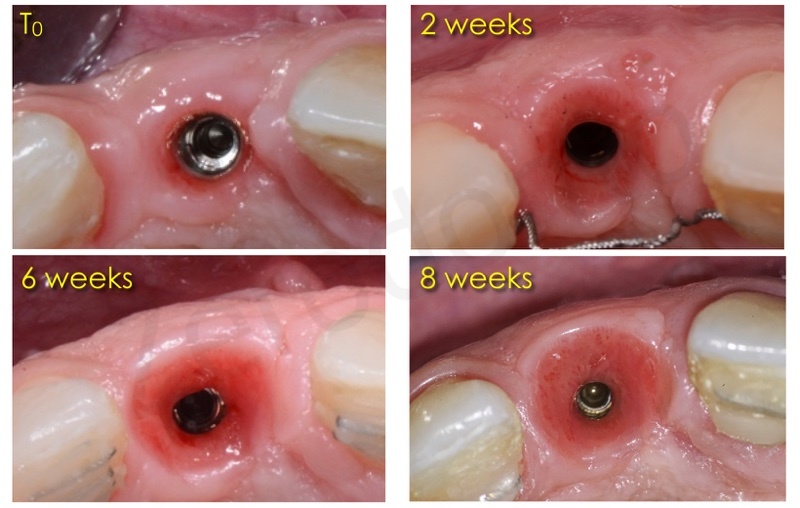
Le radiografie endorali di controllo mostrano lo spostamento in direzione coronale dell’apice radicolare dell’11.
L’estrusione è stata ottenuta mediante 5 attivazioni circa ed è stata eseguita in eccesso in modo da fornire più tessuto al parodontologo, nonchè al protesita.
Trattamento chirurgico implantare
Nell’ambito di un trattamento multidisciplinare sia la chirurgia che l’ortodonzia devono avere come fine ultimo la protesi per cui il posizionamento degli impianti o dei denti, la gestione dei tessuti duri e molli devono essere gestite sempre in modo protesicamente guidato al fine di ottenere un successo sia nella funzione che nell’ estetica.
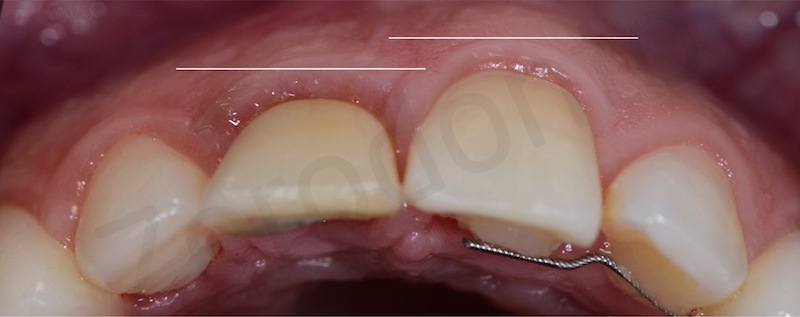
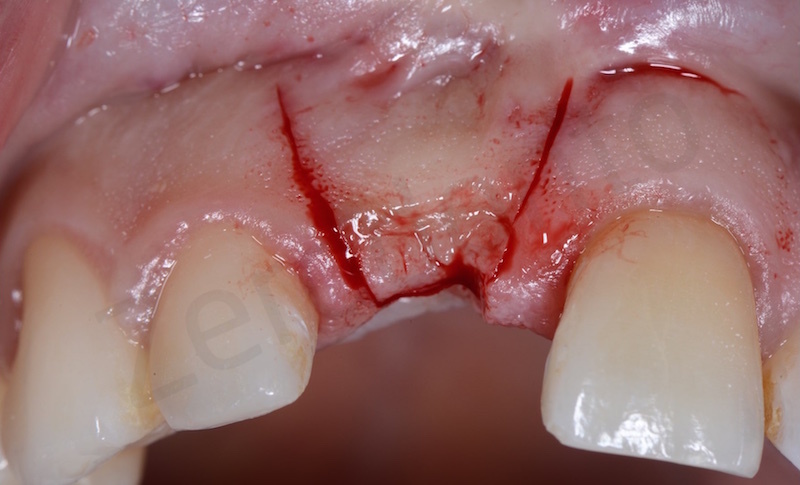
Come già spiegato in precedenza nel caso in questione a causa di un precedente sbiancamento il riassorbimento interno ed esterno della radice dell’ 11 aveva fatto perdere sia la corticale vestibolare che quella palatale. Per questo motivo se estraessimo in prima battuta l’elemento dentario ci troveremmo di fronte ad un difetto osseo verticale difficile da gestire.
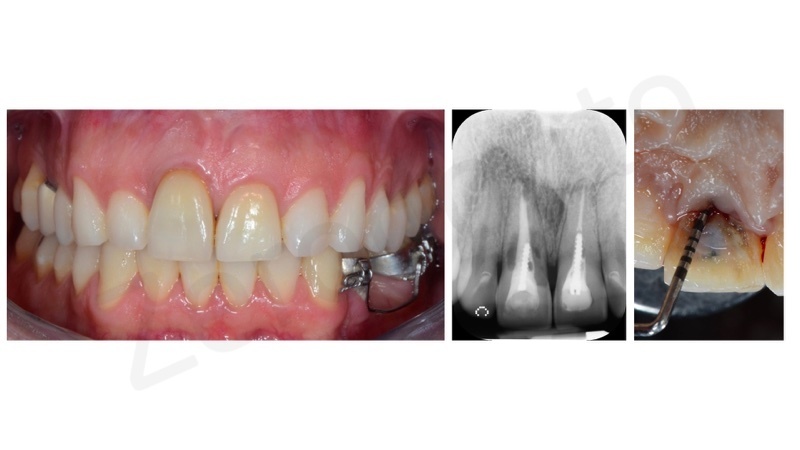
In una prima fase, attraverso l’estrusione lenta della radice si annullerà dapprima la profondità di tasca e successivamente si avrà la migrazione coronale di osso e gengiva.
La procedura di estrusione porta ad una riduzione del diametro radicolare per cui da un lato risolveremo il deficit osseo verticale, dall’altro rimarrà un deficit osseo orizzontale che però risulterà più semplice da gestire. Infatti un difetto osseo orizzontale è molto più gestibile e risolvibile in modo meno traumatico per il paziente.
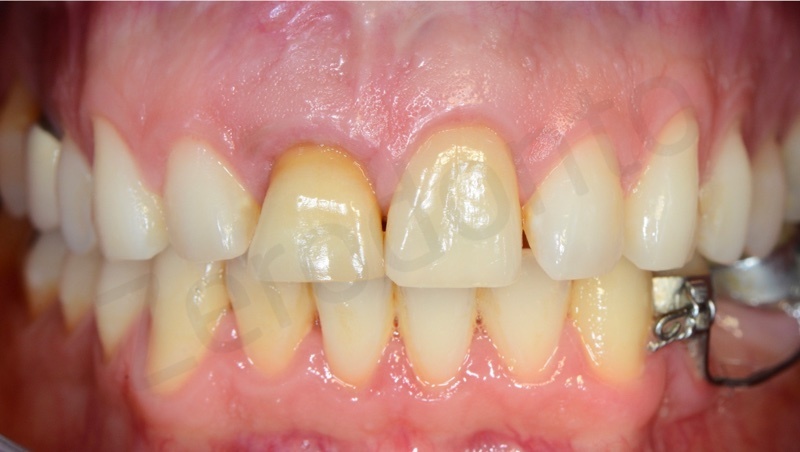
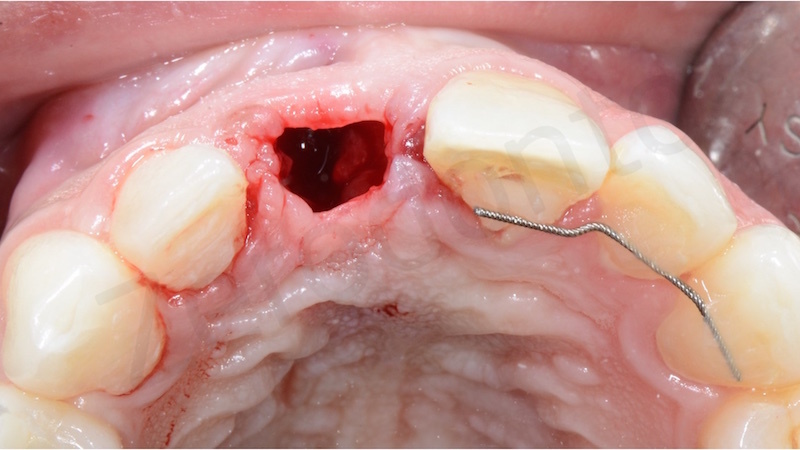
Per limitare al massimo la retrazione ossea che si ha dopo l’estrazione viene eseguita una manovra di preservazione dell’alveolo o Socket preservation.
In nessuno studio è stata dimostrata una completa preservazione dell’alveolo attraverso le tecniche di preservazione.
La review sistematica di Vignoletti et al. del 2012 riporta che siti non trattati con socket si riassorbono in media di 1,47mm in più in senso verticale e di 1,84mm in più in senso orizzontale rispetto ai siti trattati
E la componente orizzontale è quella che beneficia di più di questa manovra.
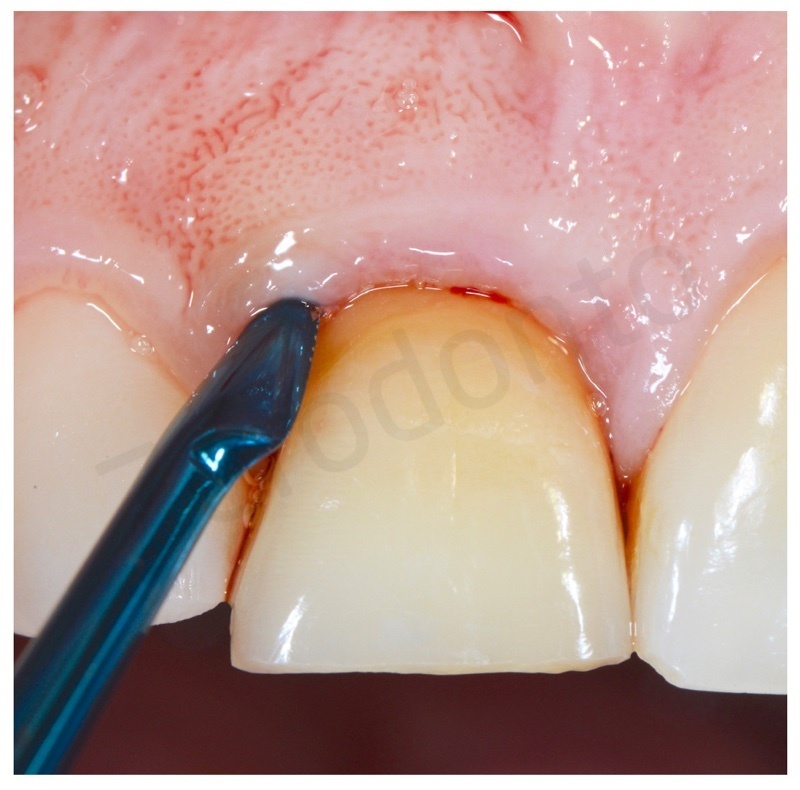
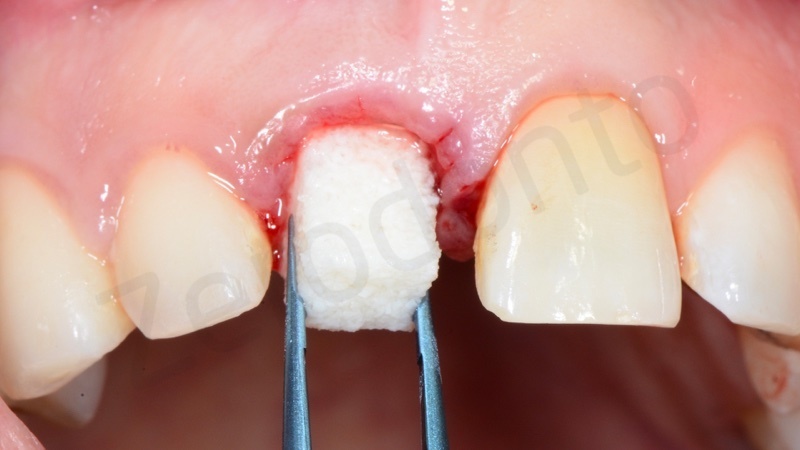
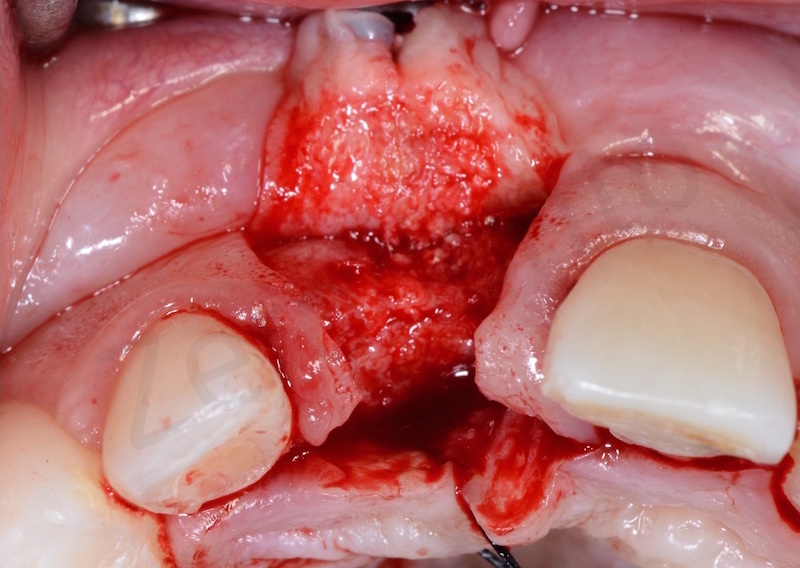
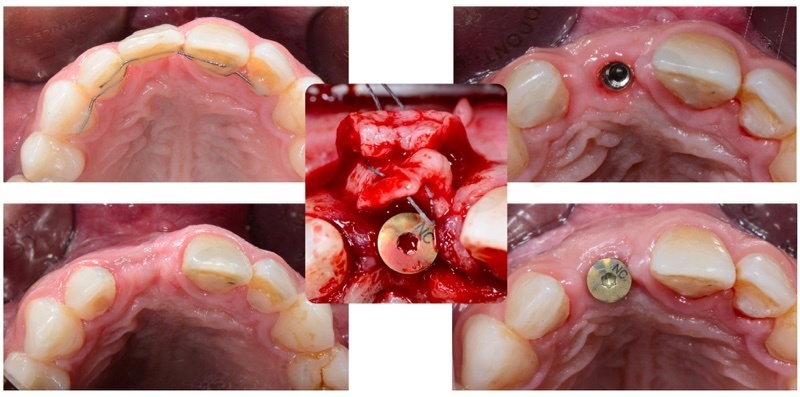
Dopo aver eseguito un’estrazione il più possibile atraumatica si esegue un accurato sbrigliamento del difetto e successiva disepitelizzazione dell’epitelio sulculare con bisturi e successivamente con frese diamantate a basso numero di giri.
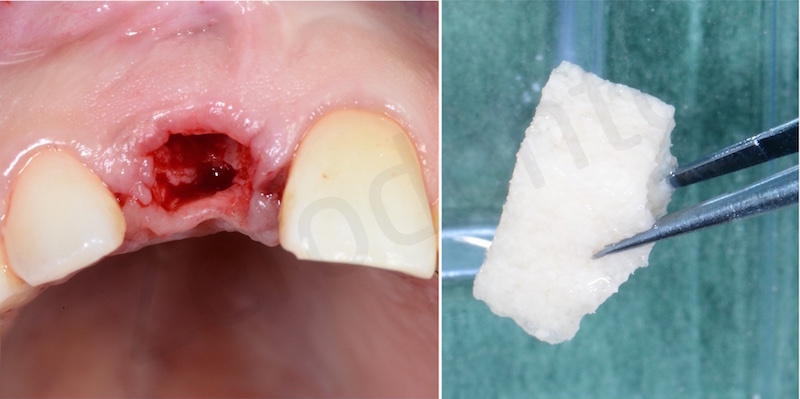
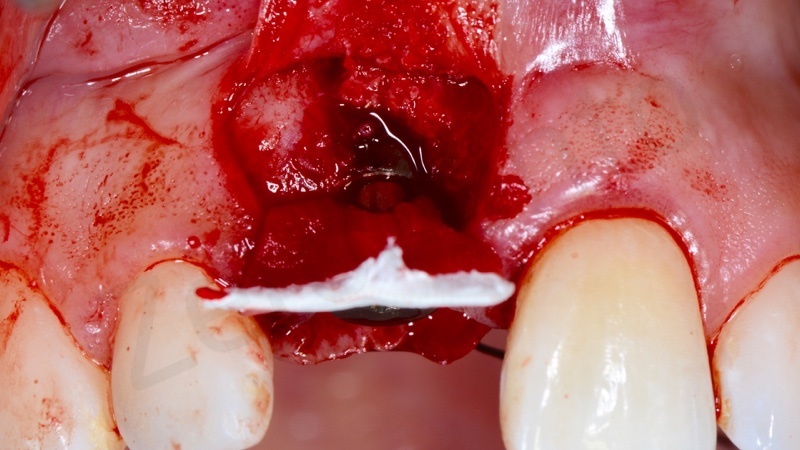
Una volta eliminato tutto il tessuto di granulazione viene inserito nell’alveolo un blocchetto di osso spongioso bovino con 10% di collagene suino. L’innesto osseo viene inserito e compattato fino al livello della corticale ossea.
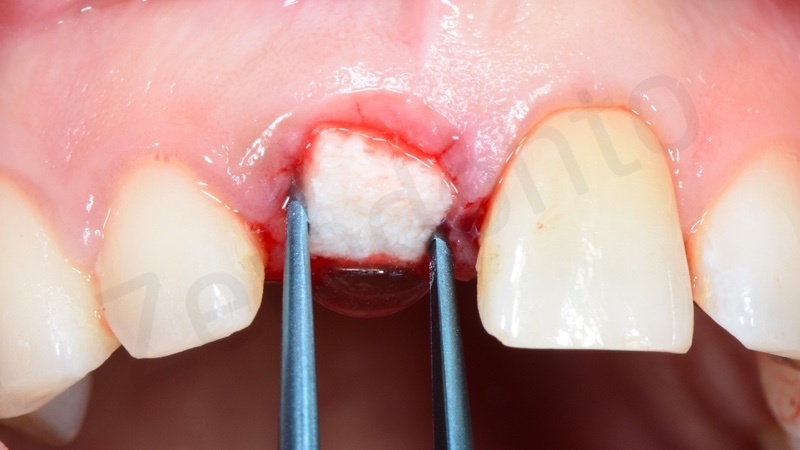
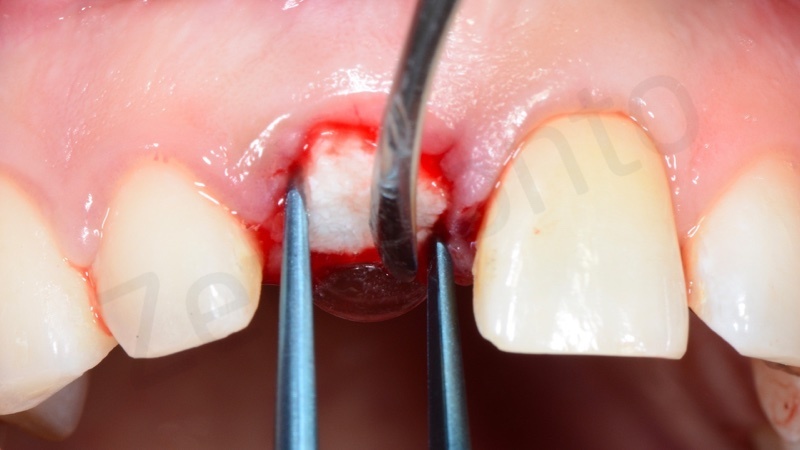
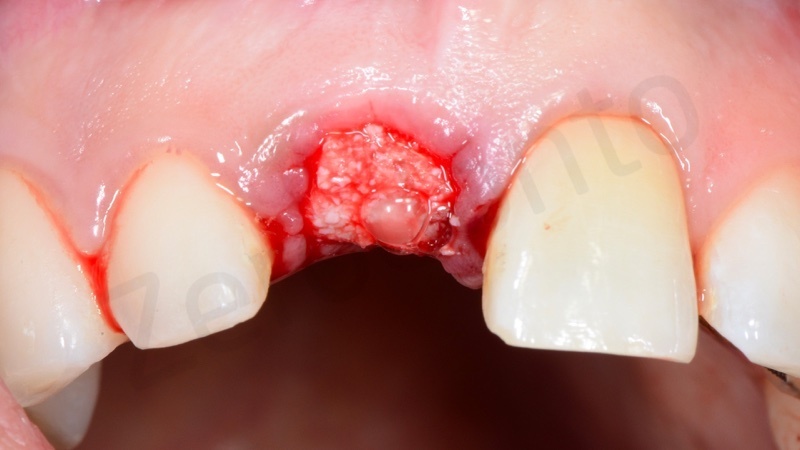
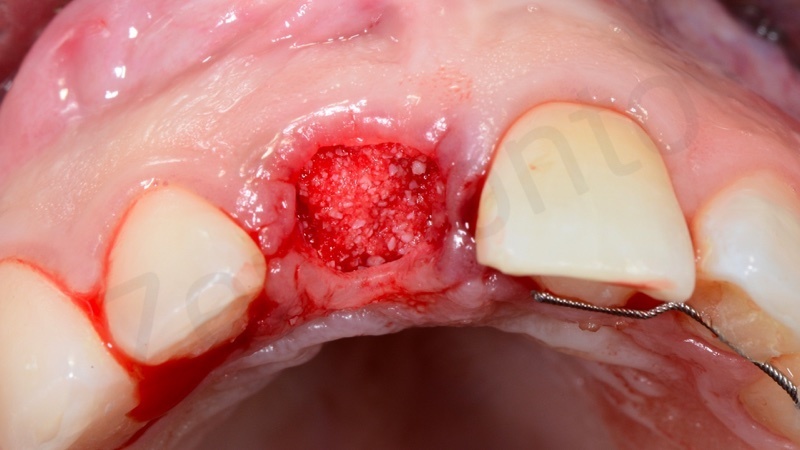
In questo caso è stata applicata poi una membrana liquida riassorbibile della Straumann (Membragel) per proteggere l’innesto.
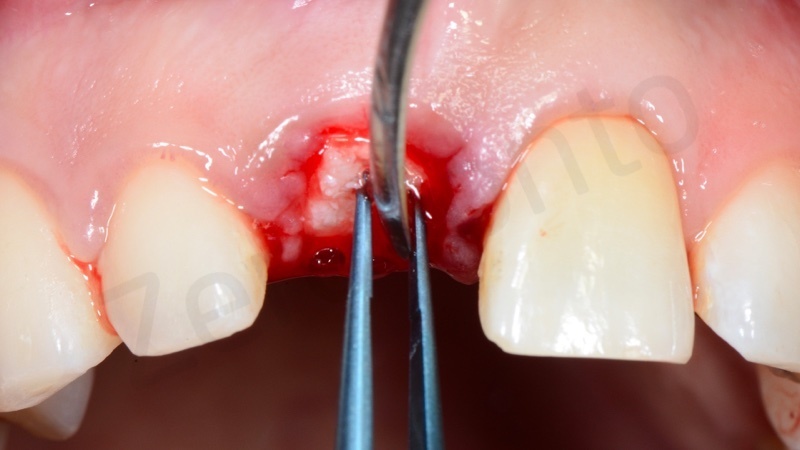
Una volta solidificata la membrana stabilizza il materiale di innesto osseo offrendo proprietà di barriera che durano per 4 – 6 mesi.
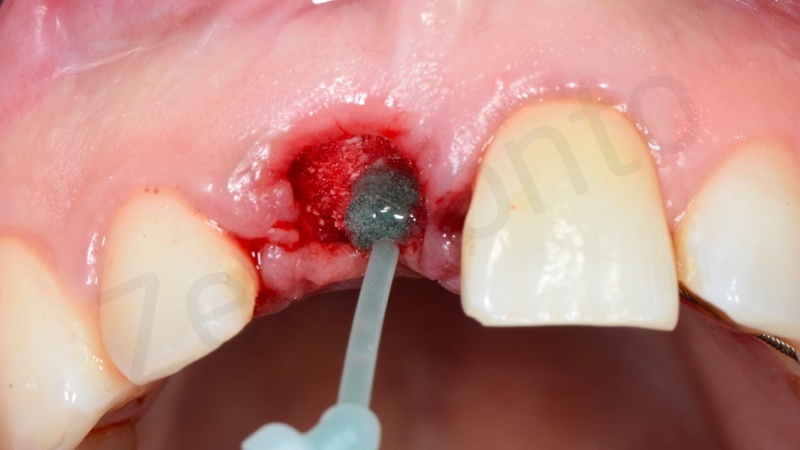
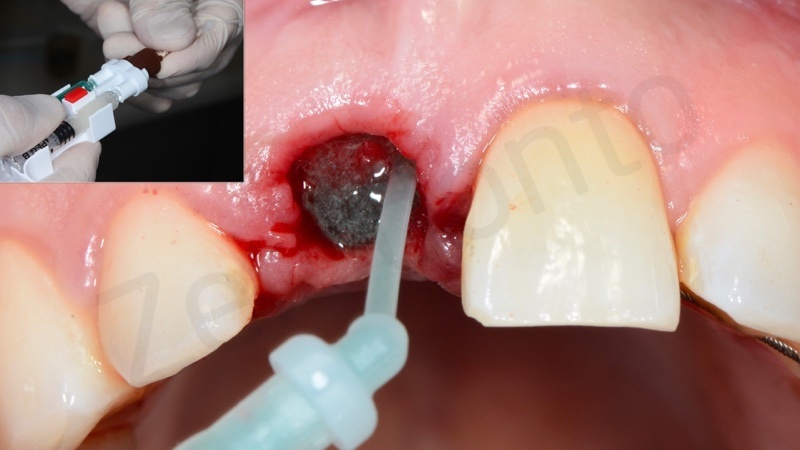
Quindi viene eseguita una doppia sutura di stabilizzazione.
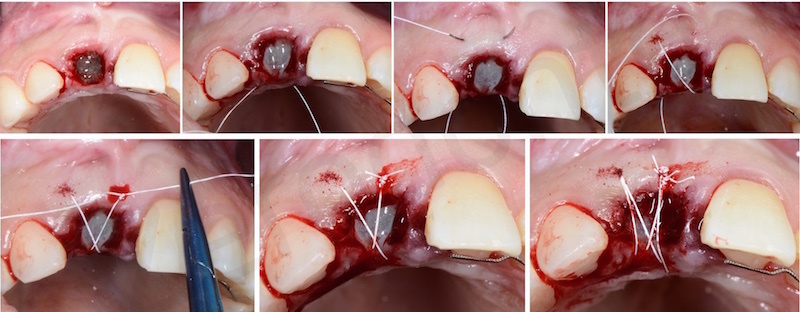
A questo punto abbiamo rigenerato la componente verticale con l estrusione ortodontica e limitato il riassorbimento orizzontale e verticale mediante una Socket e dobbiamo inserire l impianto.
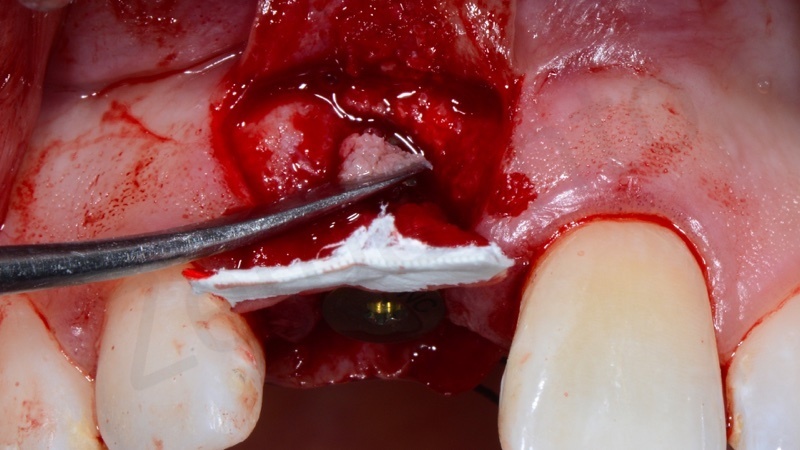
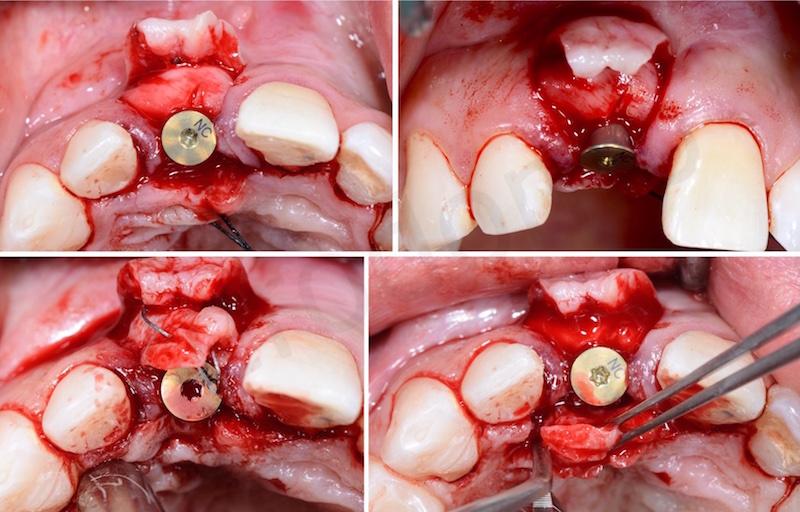
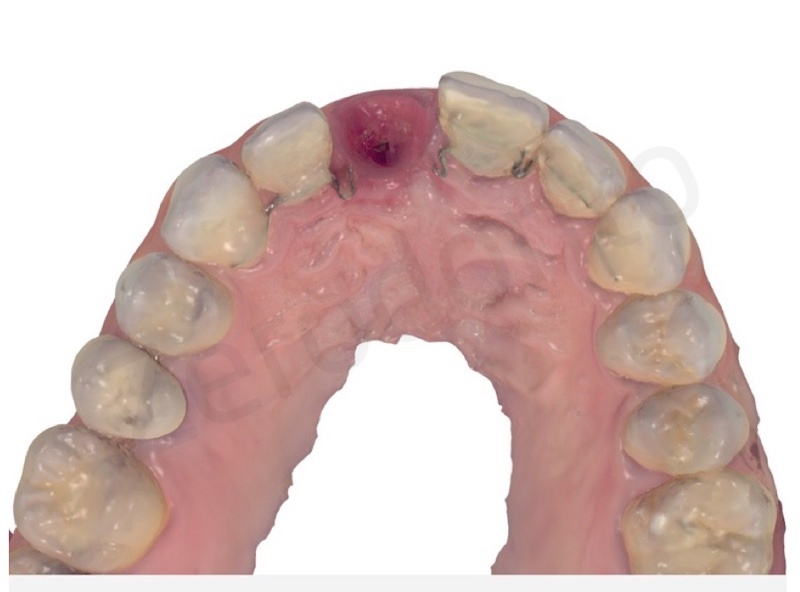
Viene realizzata un incisione con dei tagli di rilascio per non scollare le papille ed evitare una anche minima perdita di attacco ai denti adiacenti.
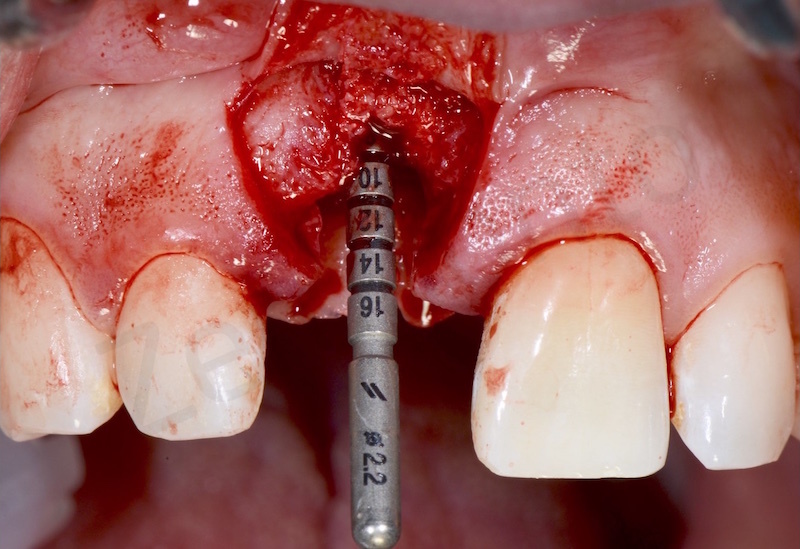
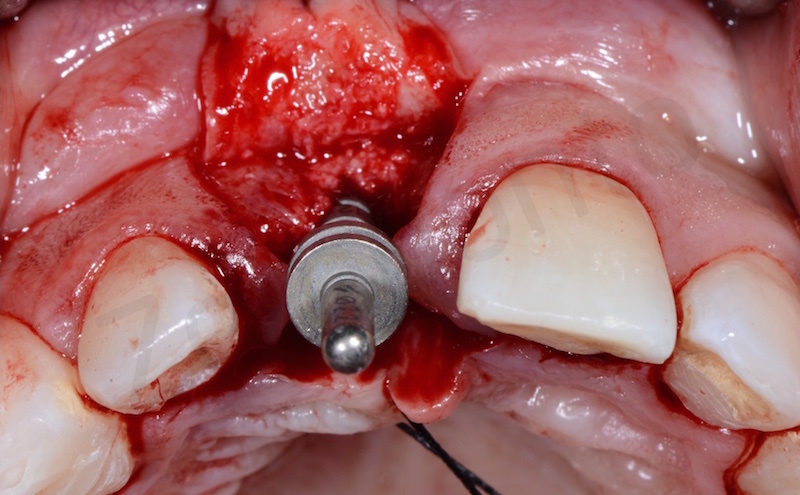
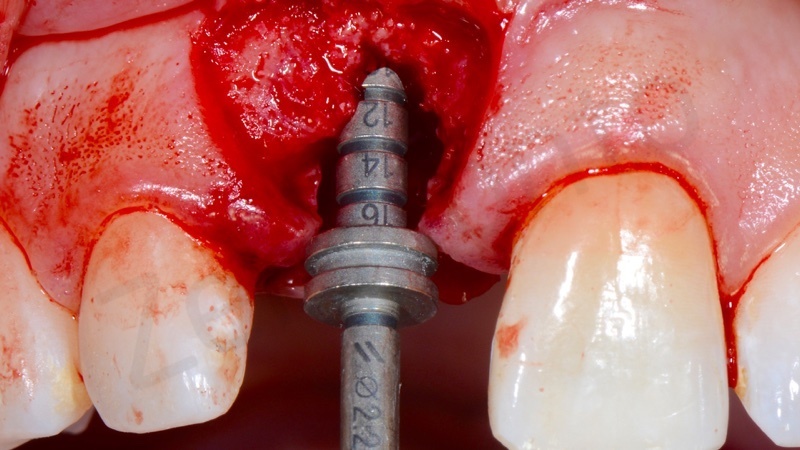
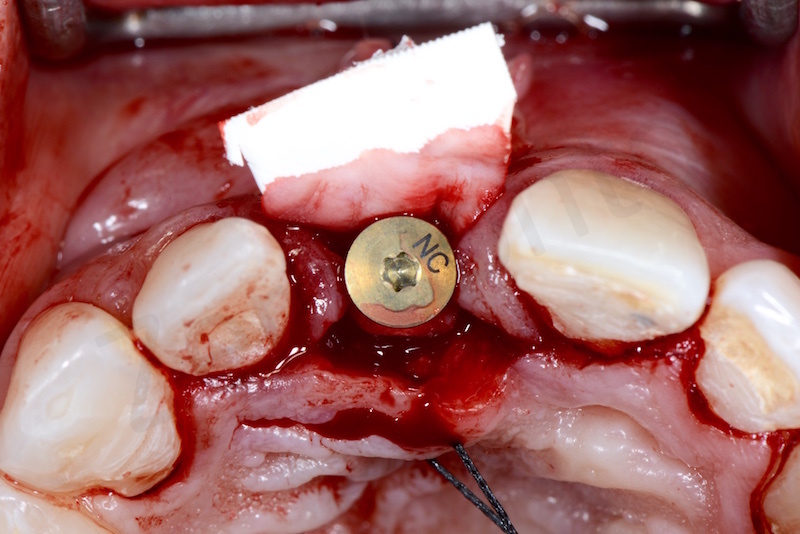
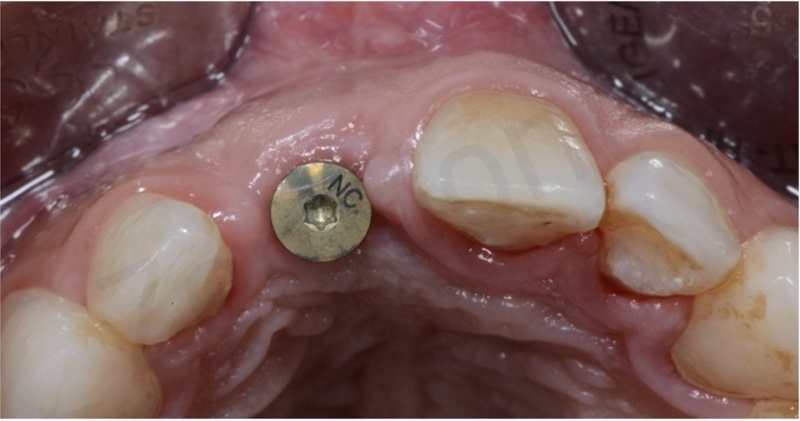
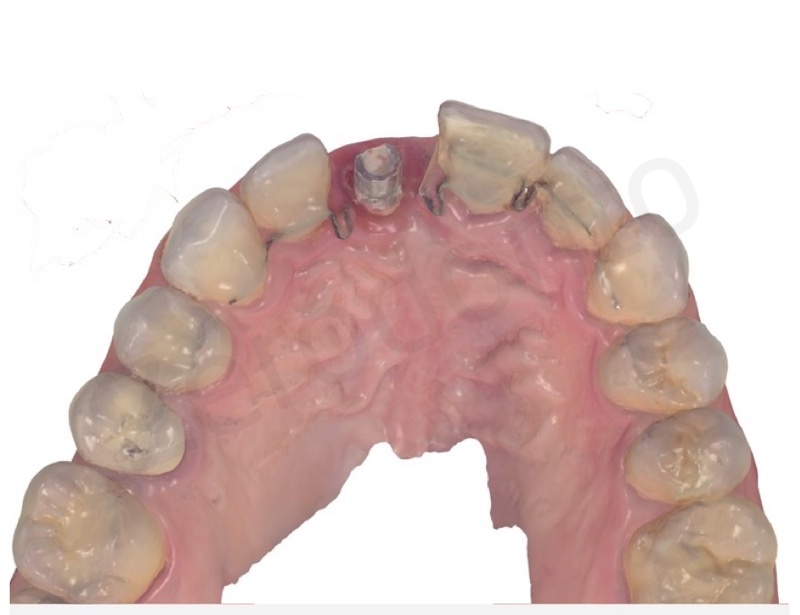
L’impianto inserito è stato un Bone Level da 3,3 mm Straumann gestito in modo non sommerso mediante una vite transmucosa.
Oggi con l’utilizzo di leghe sempre più resistenti come la lega Roxolid Titanio-Zirconia non ha senso inserire diametri maggiori soprattutto in zone ad alta valenza estetica.
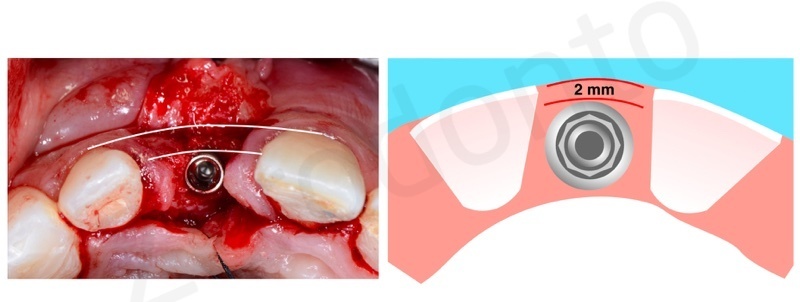
E’ importantissimo posizionare l’impianto in modo protesicamente guidato al fine di contribuire al successo proteico sia da un punto di vista funzionale che estetico.
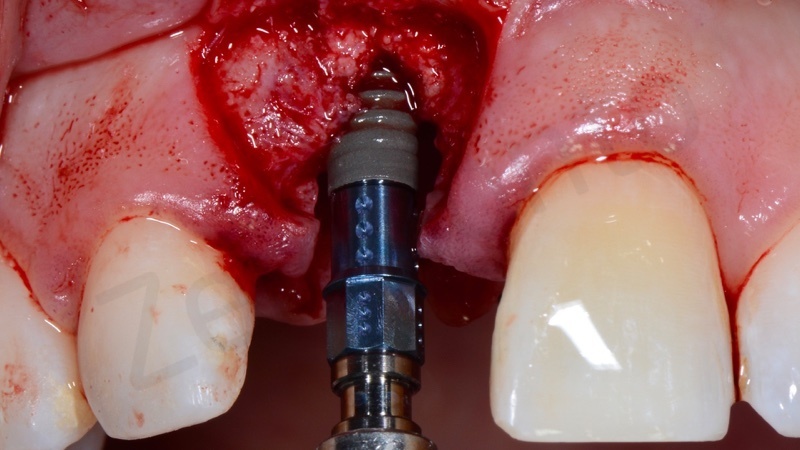
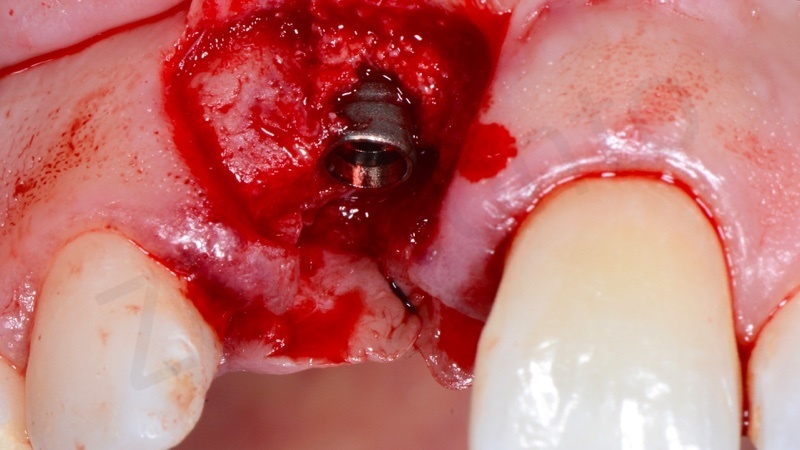
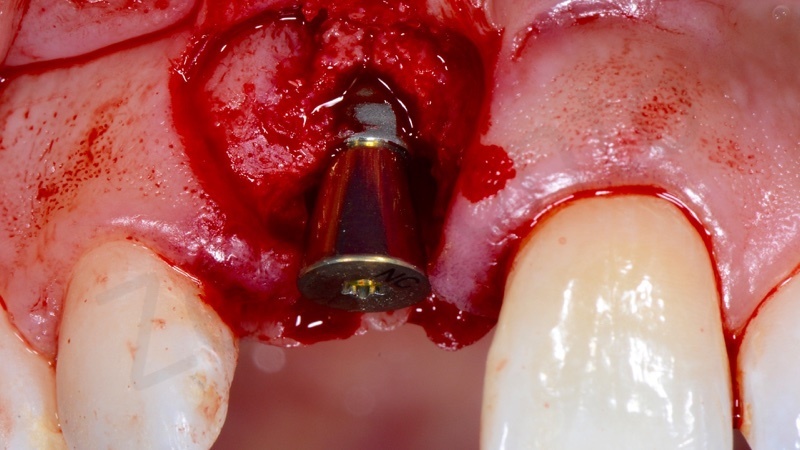
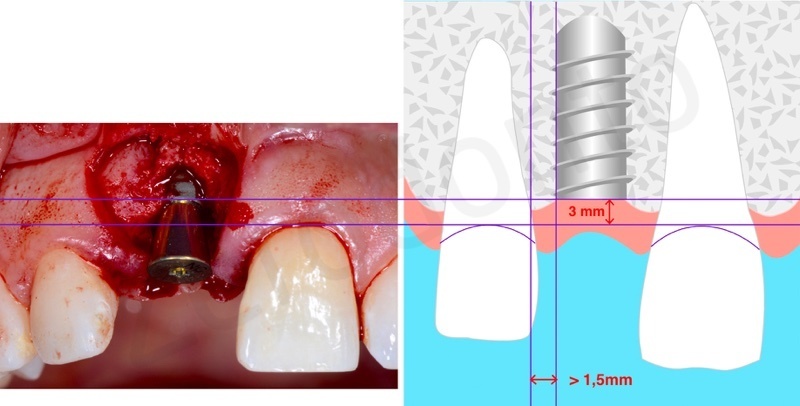
L’impianto deve essere posizionato almeno due millimetri palatamente all’arco di tangente vestibolare passante per gli elementi contigui ed il suo profilo di emergenza deve essere posizionato ad una distanza di 3 mm dalla giunzione amelo-cementizia del dente adiacente e ad una distanza di almeno 1,5 mm dai denti contigui.
E’ stata poi eseguita dapprima una gestione dei tessuti duri attraverso una GBR utilizzando una membrana in collagene e come innesto osseo un mix tra osso bovino e osso autogeno utilizzando come osso autogeno l’osso prelevato dal sito stesso in cui è stato inserito l’impianto.
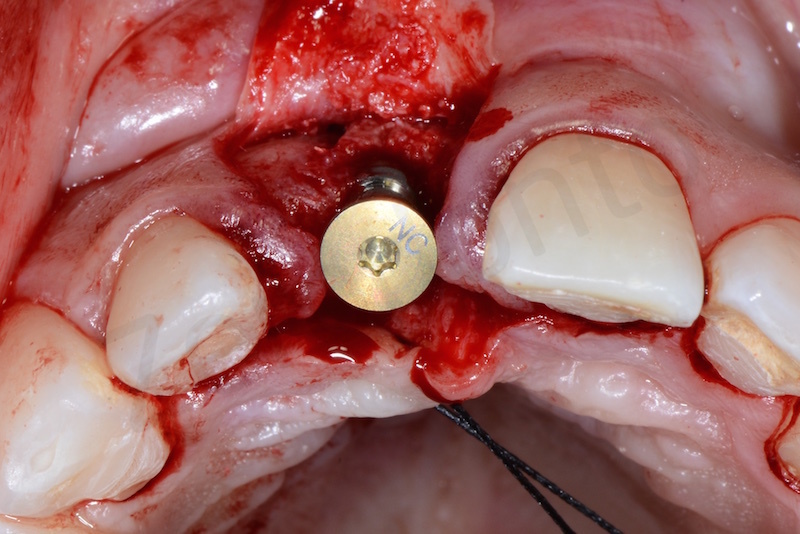
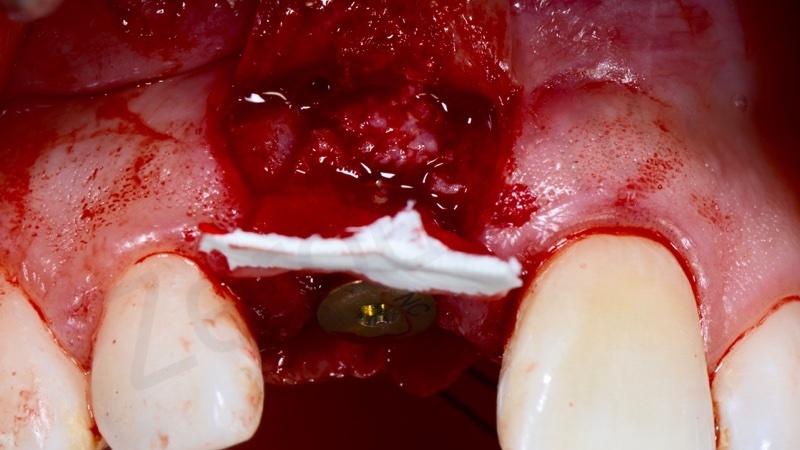
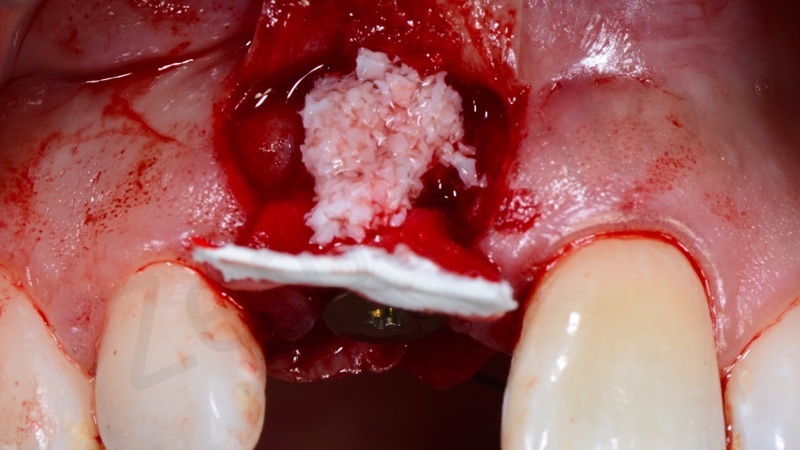
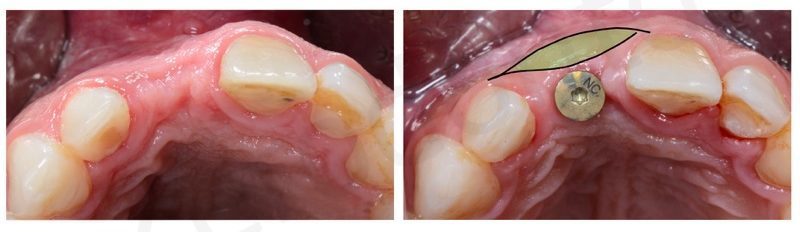
Successivamente è stata eseguita una gestione dei tessuti molli attraverso un innesto di connettivo per ispessire il biotipo e dare al protesista una sufficiente quantità di tessuto da gestire a livello proteico.
L’innesto viene prelevato stesso nello spessore del piccolo lembo palatale e ancorato vestibolarmente al lembo mediante una sutura in poliestere.
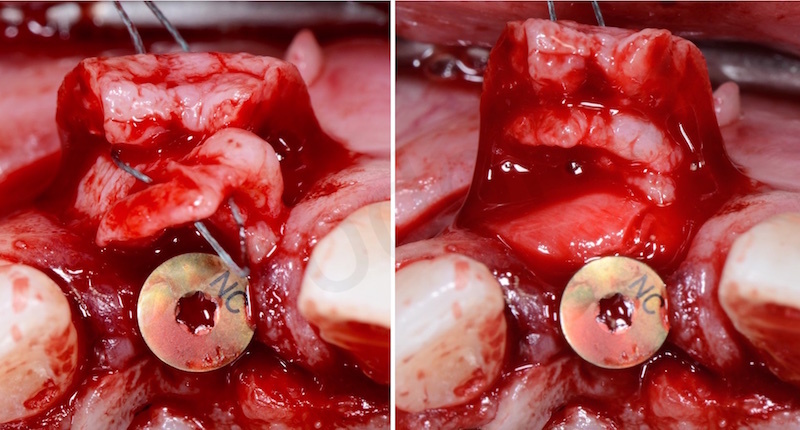
Viene quindi eseguita una sutura in Goretex dei lembi.
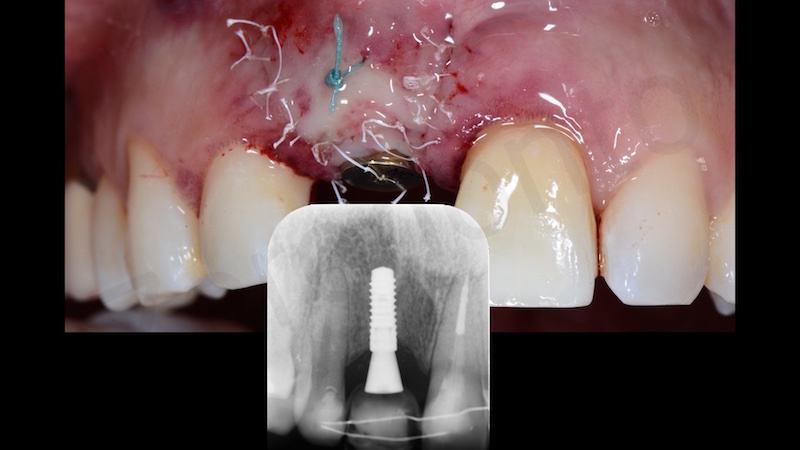
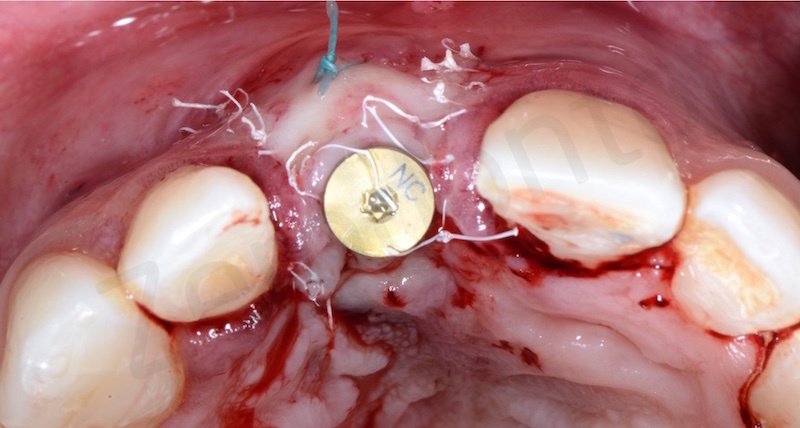
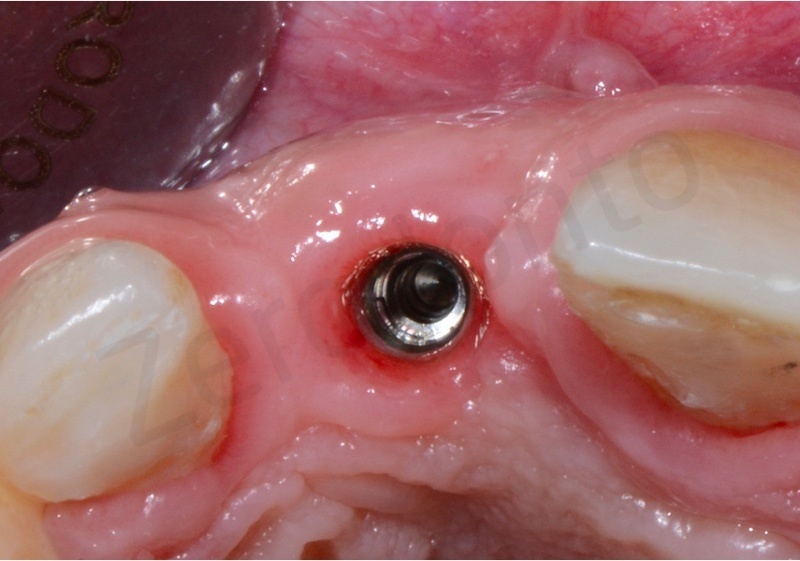
Alla rimozione dei punti abbiamo una guarigione soddisfacente
Pertanto solo grazie alla combinazione dei tre fattori: posizionamento impiantare, gestione dei tessuti duri e gestione dei tessuti molli in modo protesicamente guidato diamo la possibilità al protesista di avere tutte le condizioni per conseguire un successo sia da un punto di vista funzionale che estetico.
Infatti grazie all’ispessimento del biotipo e alla GBR che ha trasformato la concavità vestibolare in una convessità vestibolare il protesista avrà modo di condizionare questi tessuti in modo ottimale.
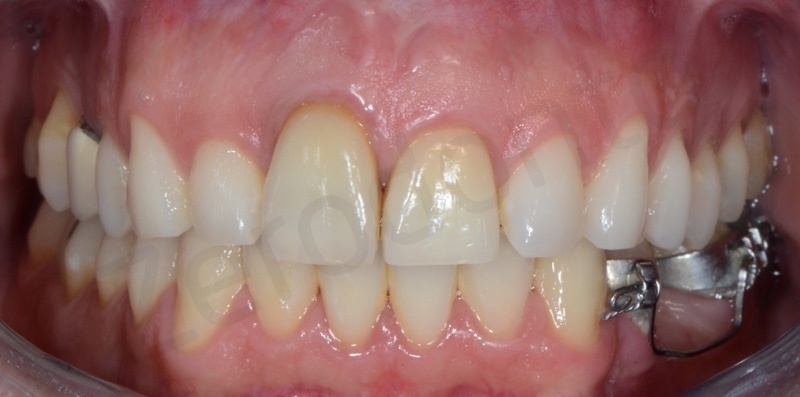
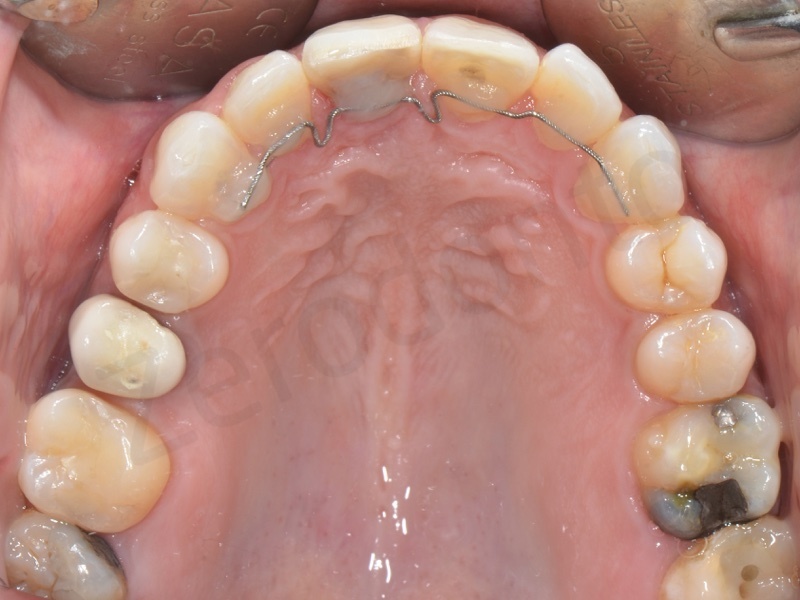
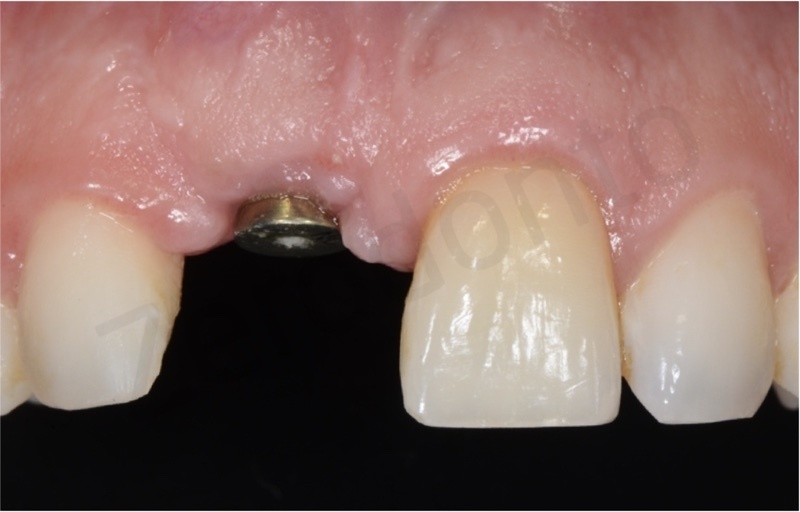
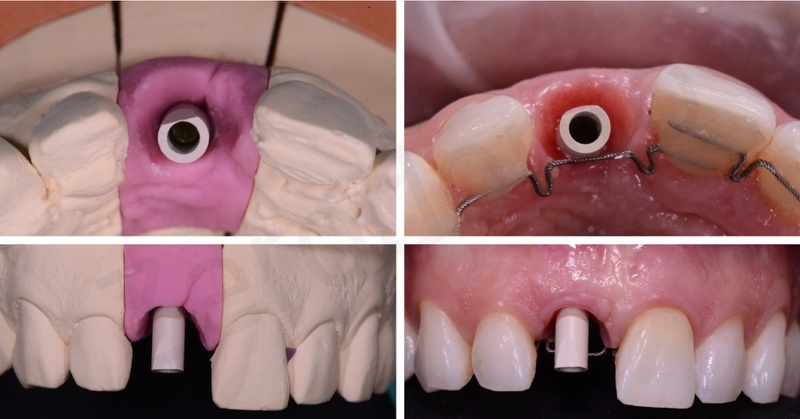
Grazie all’utilizzo di fili ortodontici direttamente bondati sulla superficie linguale è stato possibile attaccare in maniera fissa un elemento provvisorio in resina nell’attesa di procedere con il lavoro definitivo.
Trattamento protesico
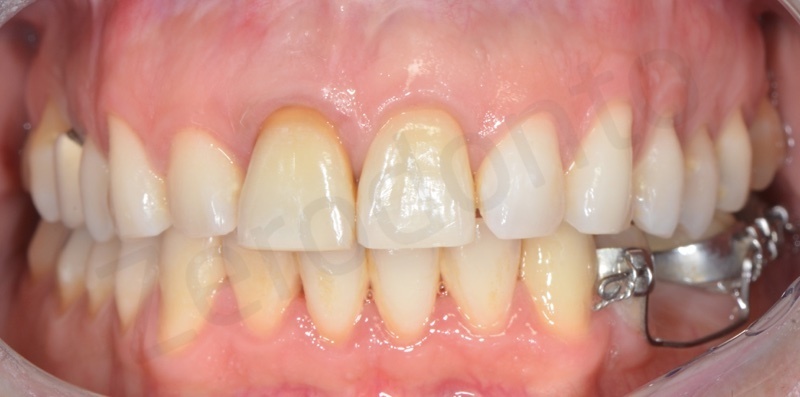
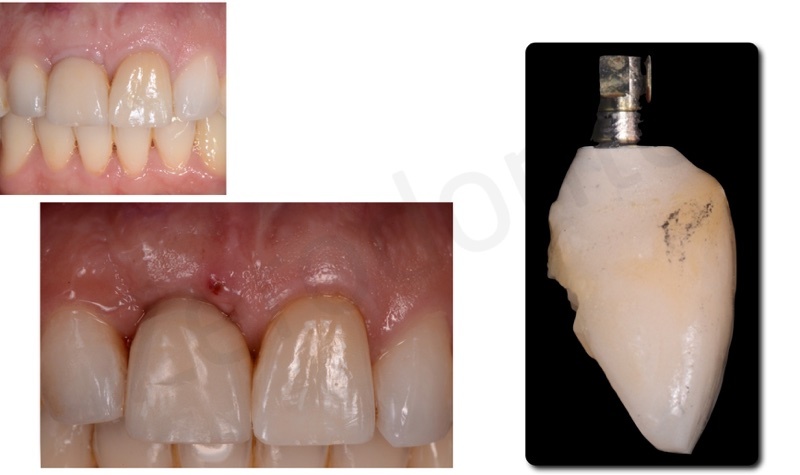
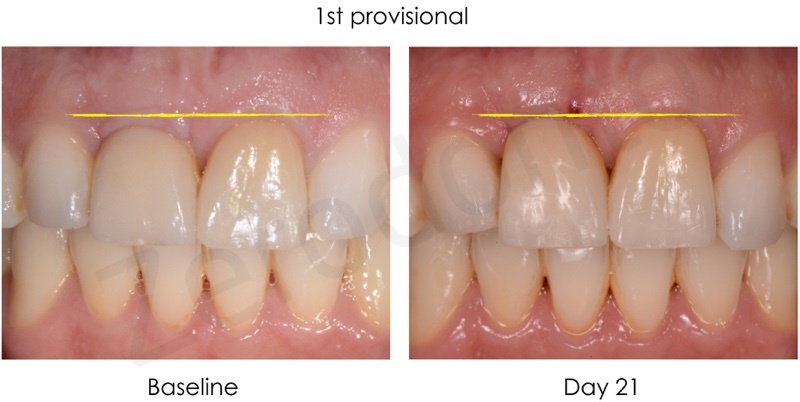
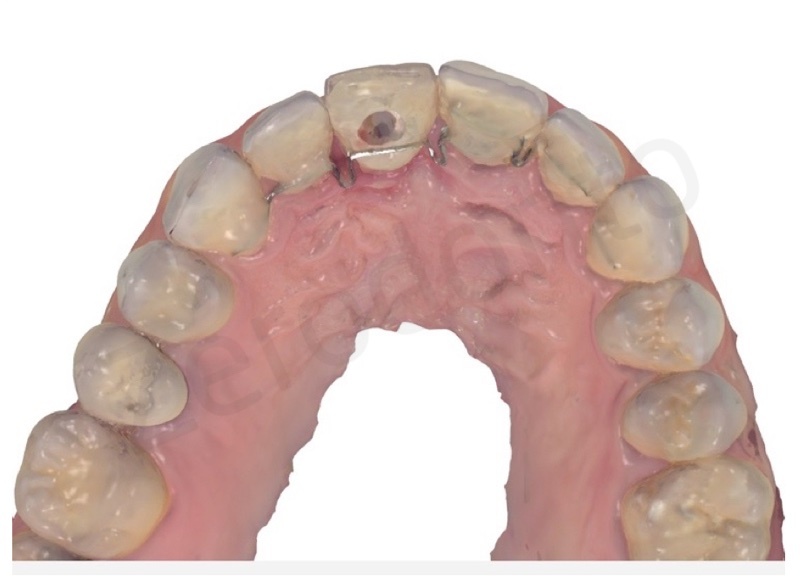
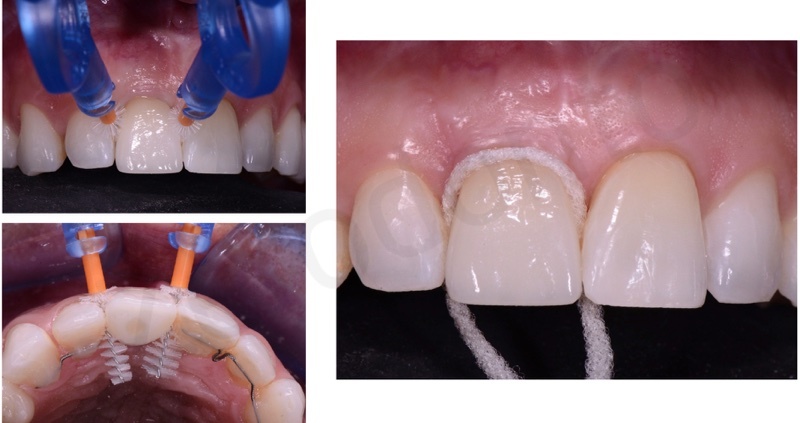
Dopo 6 mesi dal posizionamento implantare, una volta attesi il processo di guarigione chirurgica e di osteointegrazione, è stata rilevata un’impronta con transfer avvitato non riposizionabile per realizzare un provvisorio avvitato. Un’accurata analisi estetica ha permesso di richiedere al laboratorio un provvisorio che fosse simmetrico rispetto al dente adiacente in posizione 21, in modo da facilitare i movimenti di rifinitura ortodontica durante le fasi di condizionamento del tragitto transmucoso.
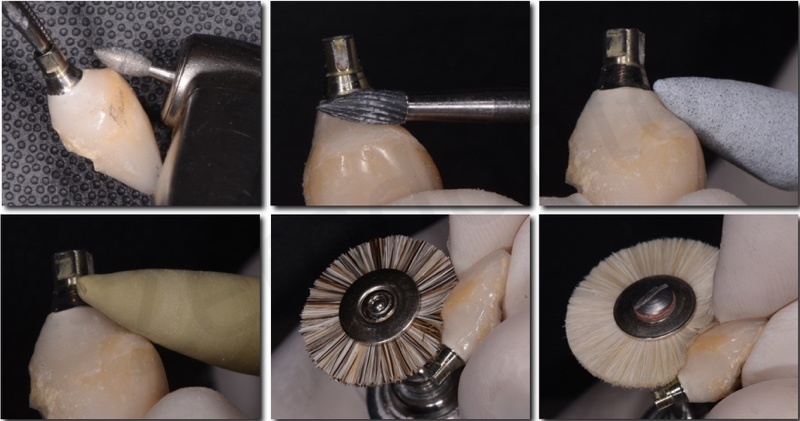
Il provvisorio avvitato è stato modificato periodicamente ogni settimana circa con resina composita fluida, in modo da ottimizzare il profilo di emergenza; è stata effettuata una tecnica di condizionamento dinamico creando una lieve compressione cervicale, seguita dalla creazione di una concavità sulla superficie del provvisorio che permettesse la maturazione dei tessuti marginali e finalizzando la procedura con una graduale riduzione del profilo di emergenza. Dopo circa 3 settimane di condizionamento, il profilo ed i volumi del restauro provvisorio risultavano soddisfacenti per procedere alla finalizzazione del caso.
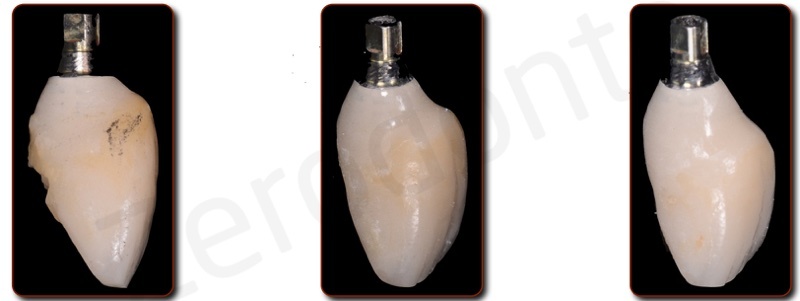
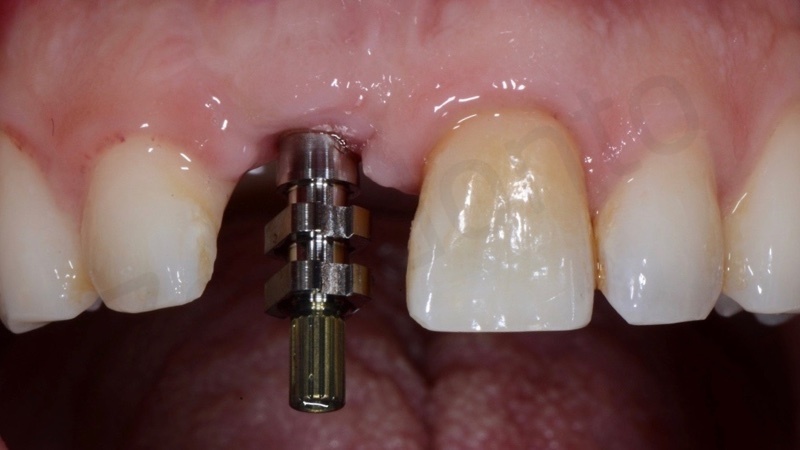
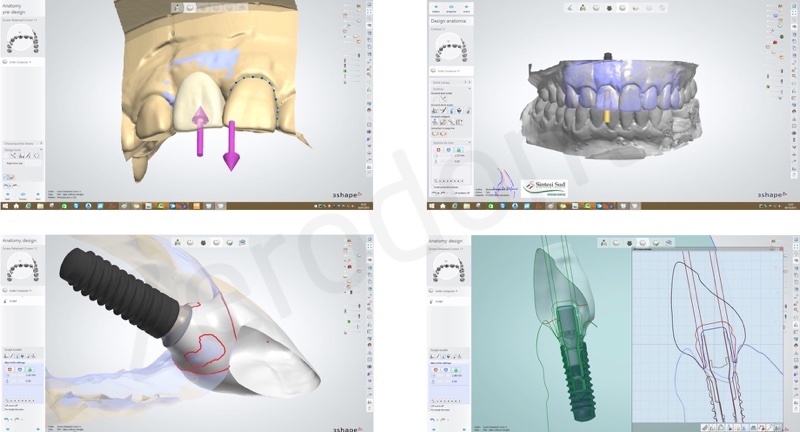
E’ stata rilevata un’impronta digitale mediante scanbody avvitato sull’impianto. Per registrare la morfologia del tragitto transmucoso così come condizionata dal restauro provvisorio, si è proceduto ad una triplice scansione digitale: scansione intraorale del provvisorio avvitato sull’impianto, scansione intraorale dello scanbody e scansione extradotale del solo provvisorio; la successiva sovrapposizione delle tre mansioni in ambiente CAD ha permesso di trasferire in dominio digitale tutte le informazioni necessarie per la fabbricazione del restauro definitivo.
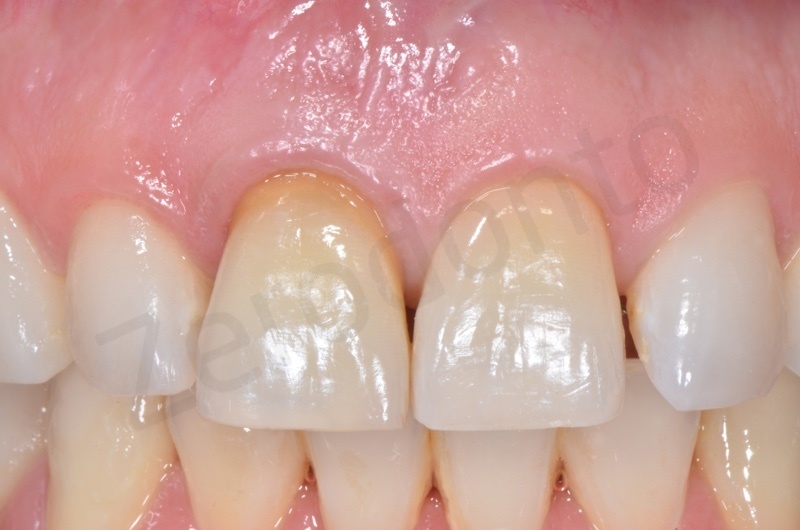
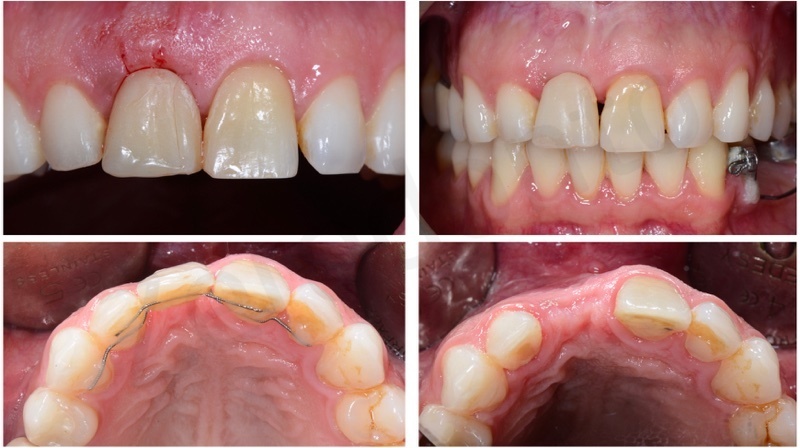
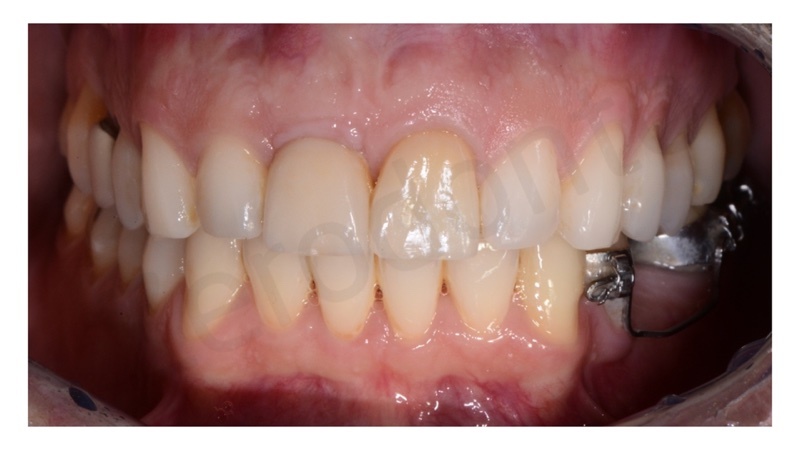
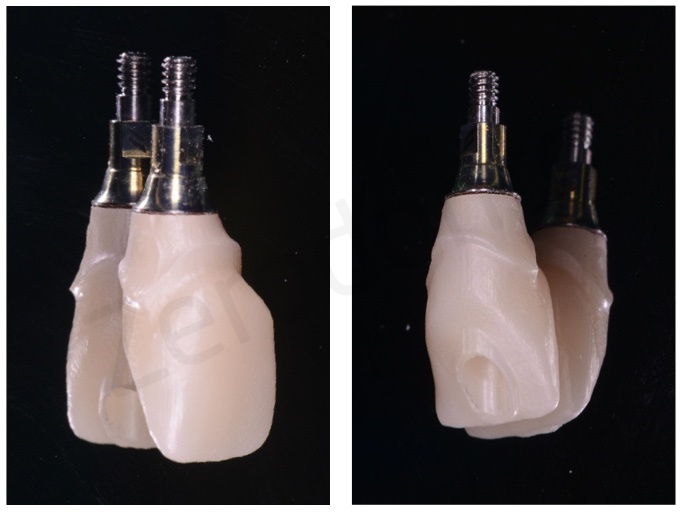
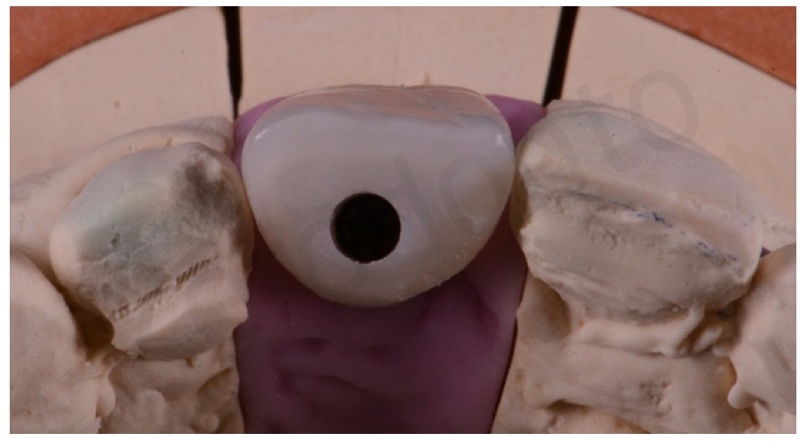
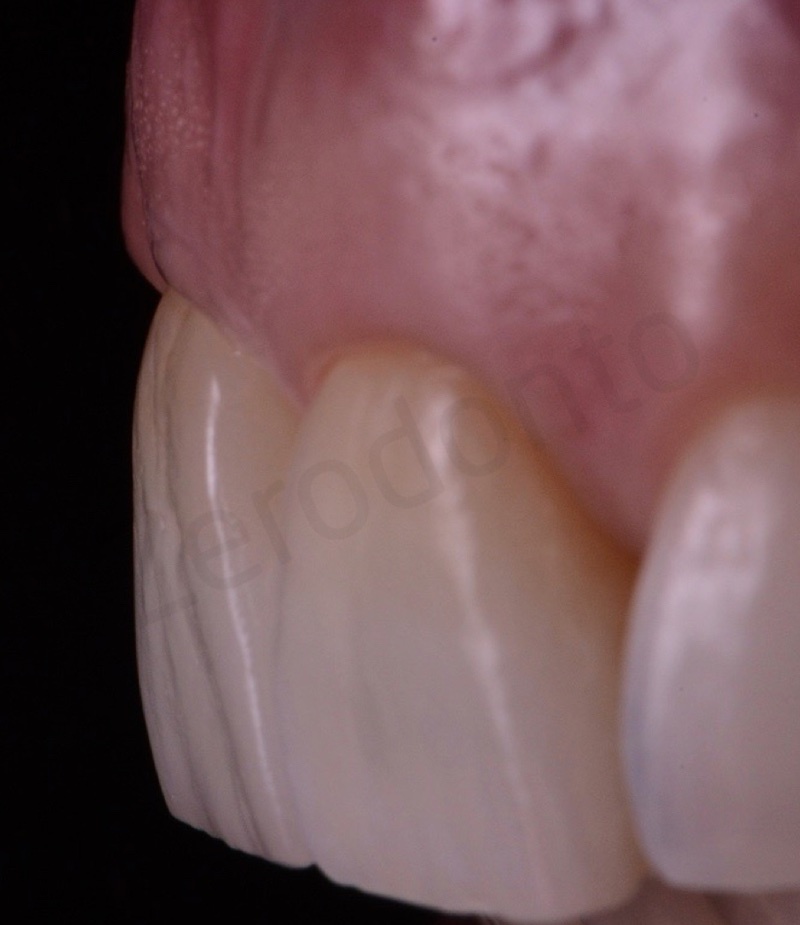
E’ stata prodotta una corona avvitata in zirconia monolitica traslucente stratificata solo sulla superficie vestibolare con ceramica fluorescente da rivestimento estetico.
Il restauro in zirconia è stato cementato in laboratorio su un abutment per avvitamento mediante un cemento da fissaggio dedicato.
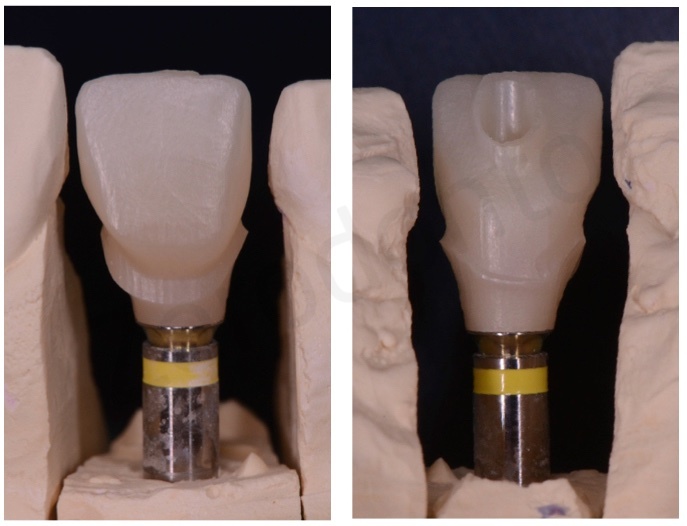
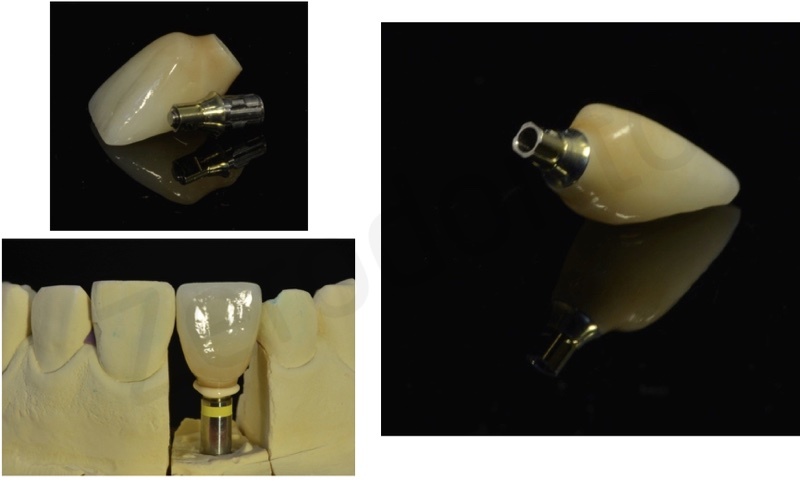 Successivamente, la corona è stata avvitata intraoralmente a torque controllato; la testa della vite passante è stata coperta con teflon ed il foro di avvitamento palatale è stato riempito con una resina composita leggermente discrimina per favorire l’identificazione dell’area per eventuali successivi svitamenti.
Successivamente, la corona è stata avvitata intraoralmente a torque controllato; la testa della vite passante è stata coperta con teflon ed il foro di avvitamento palatale è stato riempito con una resina composita leggermente discrimina per favorire l’identificazione dell’area per eventuali successivi svitamenti.
Il corretto accoppiamento delle componenti implantari e protesiche è stato verificato mediante una radiografia periapicale standardizzata.
Ad una settimana dall’avvitamento intraorale, la corona è stata ulteriormente serrata a torque controllato per bilanciare la perdita di precarico dovuta al settling delle componenti avvitate.
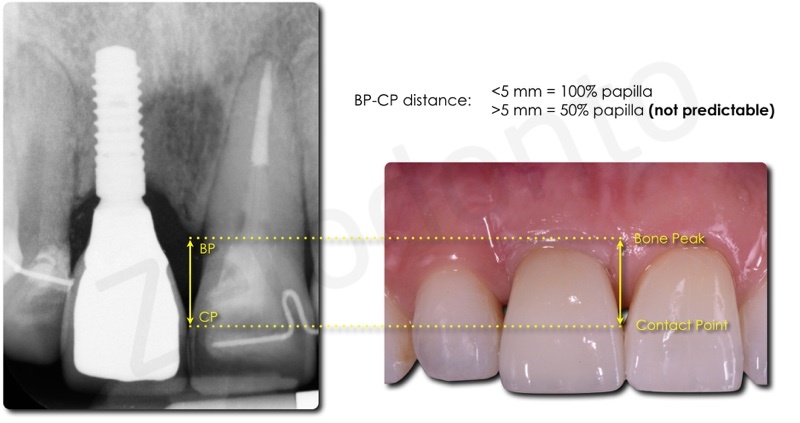
Le aree di contatto sono state posizionate ad una distanza inferiore a 5 mm dai picchi ossei interdentali e, concordemente con le osservazioni cliniche di Tarnow, ciò ha permesso un corretto riempimento delle pseudopapille interimplantari.
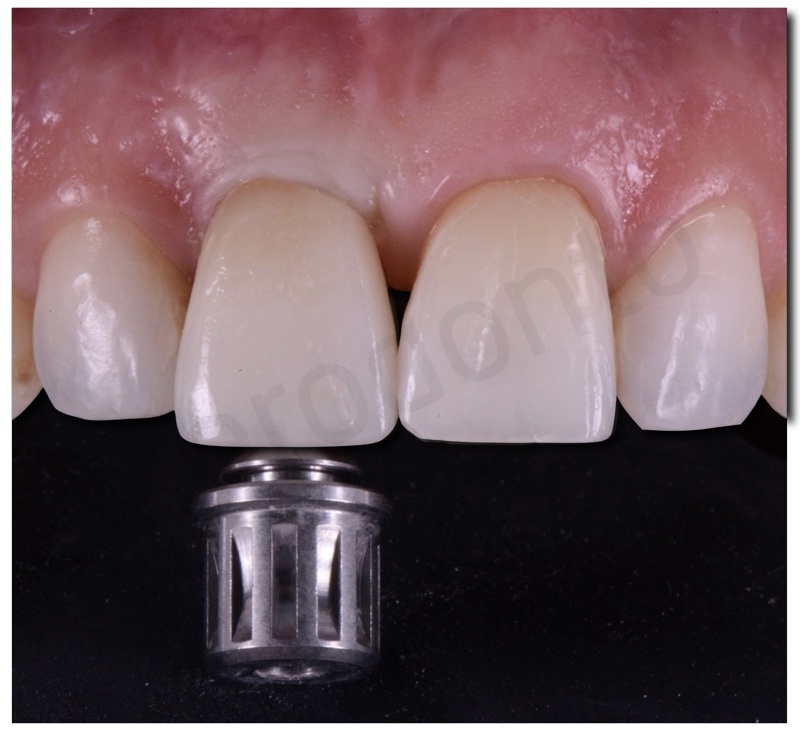
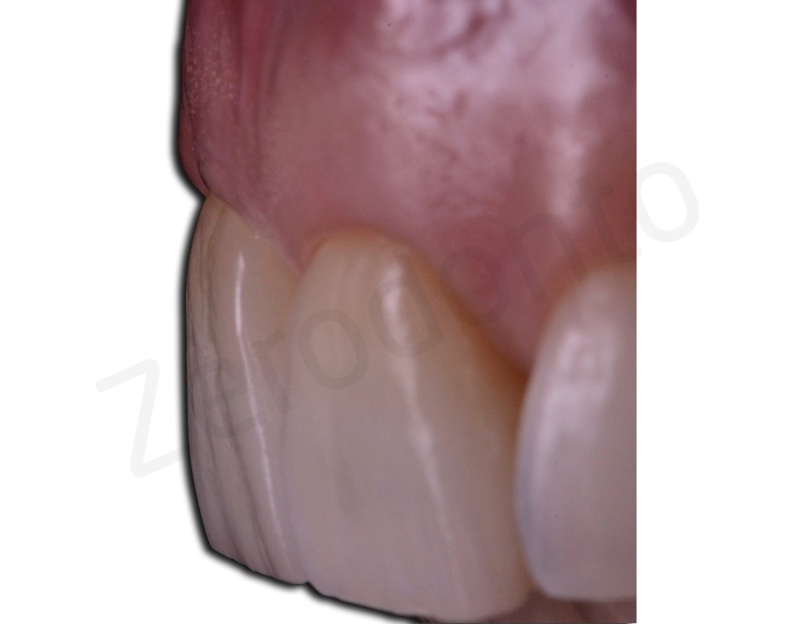
La corona è stata progettata in modo da garantire un agevole mantenimento igienico domiciliare con filo interdentale e scovolini periimplantari.
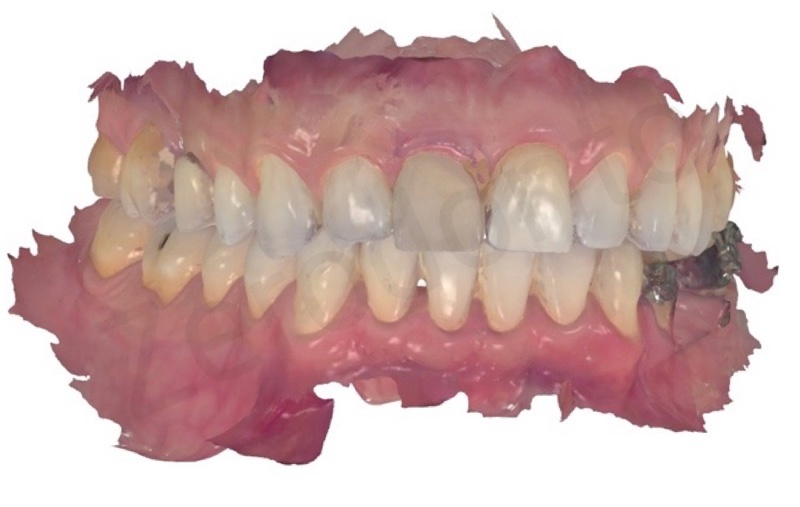
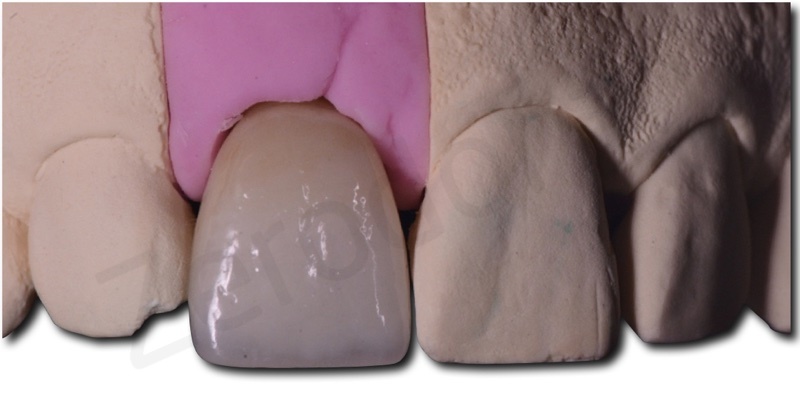
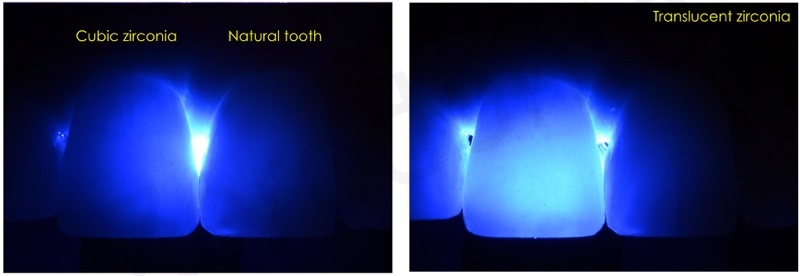
La translucenza offerta dalla zirconia cubica si rilevata paragonabile a quella del dente naturale controlaterale ai test a transilluminazione.
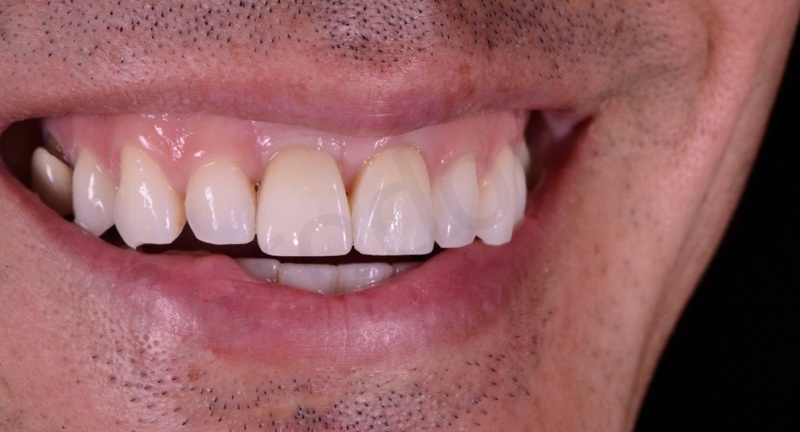
L’integrazione estetica e funzionale sono risultate pienamente soddisfacenti sia per gli operatori che per il paziente.
 BIBLIOGRAFIA
BIBLIOGRAFIA
Wittneben JG1, Buser D, Belser UC, Brägger U.
Peri-implant soft tissue conditioning with provisional restorations in the esthetic zone: the dynamic compression technique.
Int J Periodontics Restorative Dent. 2013 Jul-Aug;33(4):447-55.
Joda T, Lenherr P, Dedem P, Kovaltschuk I, Bragger U, Zitzmann NU.
Time efficiency, difficulty, and operator’s preference comparing digital and conventional implant impressions: a randomized controlled trial.
Clin Oral Implants Res. 2016 Sep 5. doi: 10.1111/clr.12982.
Tarnow DP, Magner AW, Fletcher P.
The effect of the distance from the contact point to the crest of bone on the presence or absence of the interproximal dental papilla.
J Periodontol. 1992 Dec;63(12):995-6.

