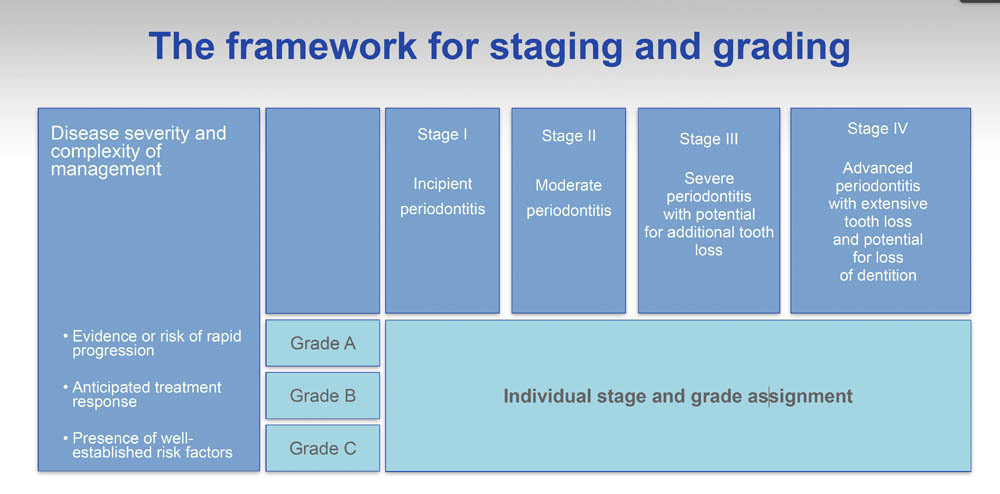
Quadro per la valutazione e la stadiazione
La nuova classificazione è il risultato del World Workshop sulla classificazione delle malattie e delle condizioni parodontali e peri-implantari, tenutosi a Chicago nel novembre 2017. Il World Workshop è stato organizzato congiuntamente dall’American Academy of Periodontology (AAP) e dalla European Federation of Periodontology (EFP) per creare una base di conoscenze condivise per una nuova classificazione da promuovere a livello globale.
La nuova classificazione aggiorna la precedente risalente al 1999. I documenti di ricerca e i report condivisi del World Workshop sono stati pubblicati simultaneamente sul Journal of Clinical Periodontology dell’EFP e nel Journal of Periodontology dell’AAP nel giugno 2018. La nuova classificazione è stata presentata formalmente dalle due organizzazioni al congresso di EuroPerio9 tenutosi ad Amsterdam a giugno 2018.
L’EFP ha sviluppato un kit per assistere parodontologi e altri professionisti dentali nell’implementare la nuova classificazione nella loro pratica quotidiana. Il toolkit comprende: linee guida, presentazioni, infografiche e video, nonché i reports del World Workshop.
STEP 1 Nuovo paziente
Quando vediamo un paziente per la prima volta, dovremmo come prima cosa chiedere se ha una sistematica radiografica completa di qualità adeguata. In caso affermativo, dovremmo valutare l’esistenza di osso marginale rilevabile in qualsiasi area della dentizione. Se la perdita ossea (BL – Bone Loss) è rilevabile, il paziente potrebbe avere la parodontite. Allo stesso tempo, indipendentemente dalle radiografie, dobbiamo visitare clinicamente il paziente e valutare la perdita di attacco clinico interdentale (CAL – Clinical Attachment Loss). Se la CAL è rilevabile, il paziente è un possibile caso di parodontite. Se la CAL interdentale non viene rilevata, è necessario valutare la presenza di recessioni vestibolari con profondità di sondaggio (PPD) superiori a 3 mm. Se tali recessioni sono presenti, il paziente è un possibile caso di parodontite. Se non ci sono PPD vestibolari superiori a 3 mm, dobbiamo valutare il sanguinamento al sondaggio (BoP – bleeding on probing) di tutta la bocca. Se il sanguinamento è presente in più del 10% dei siti, al paziente viene diagnosticata la gengivite e se presente in meno del 10% dei siti, al paziente viene diagnosticata la salute parodontale.
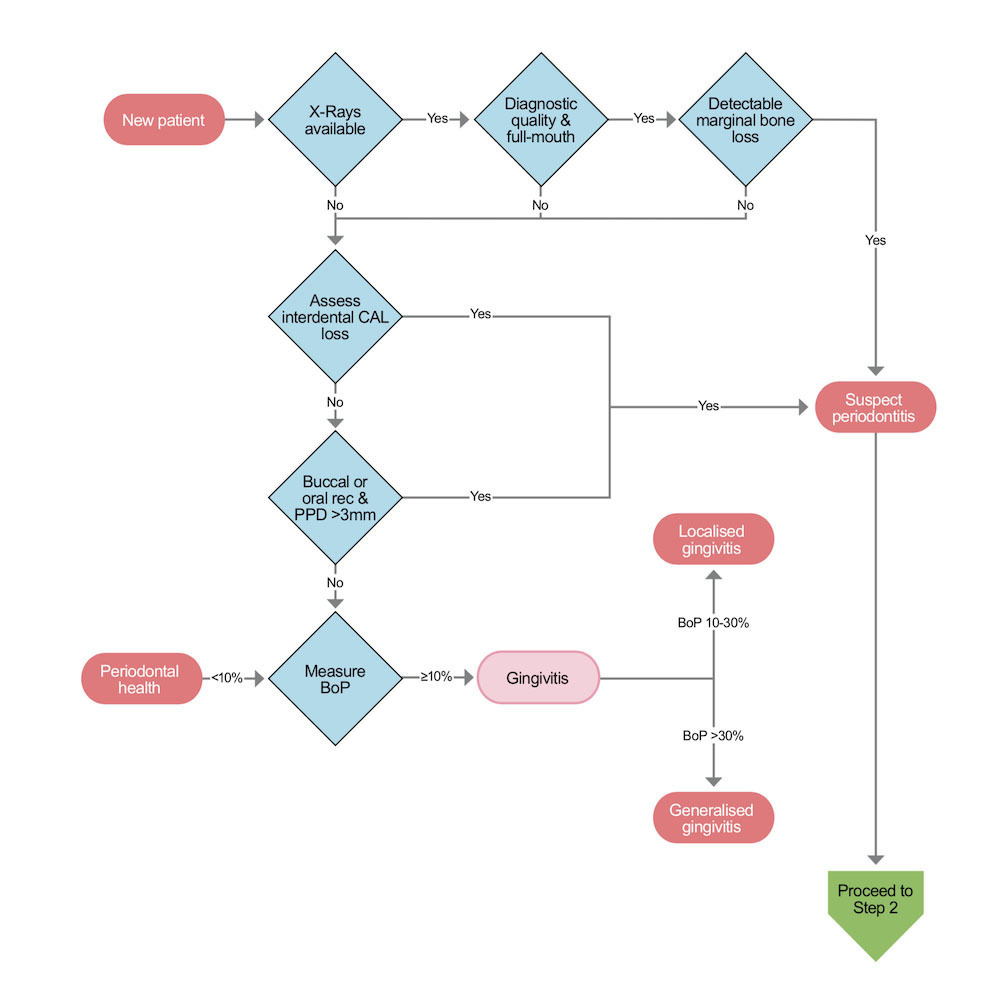
Parodontite: albero decisionale clinico per stadiazione e classificazione Basato su: Implementation of the New Classification of Periodontal Diseases: Decision-making Algorithms for Clinical Practice and Education. Journal of Clinical Periodontology, 2019.
STEP 2 Paziente con sospetto di parodontite
Quando la presenza di CAL interdentale durante la visita ha identificato il paziente come un caso sospetto di parodontite, è necessario accertare se la perdita di attacco sia causata solo da fattori locali – lesioni endo-parodontali, fratture verticali della radice, carie, restauri o terzi molari inclusi. In caso contrario, bisogna verificare che la CAL interdentale sia presente in più di un dente non adiacente. Se questo è il caso, abbiamo un paziente con parodontite e c’è bisogno di fare una diagnosi parodontale completa attraverso la cartella parodontale e un esame radiografico endorale completo. Se la cartella parodontale non mostra PPD di 4 mm o più, è necessario valutare il BoP dell’intera bocca. Quando il BoP è superiore al 10%, la diagnosi è l’infiammazione gengivale in un paziente parodontale; quando è inferiore al 10%, la diagnosi è un paziente con un parodonto ridotto ma sano. Se la cartella parodontale mostra un PPD di 4 mm o più, la diagnosi è un caso di parodontite che deve essere valutato in base allo stadio e al grado.
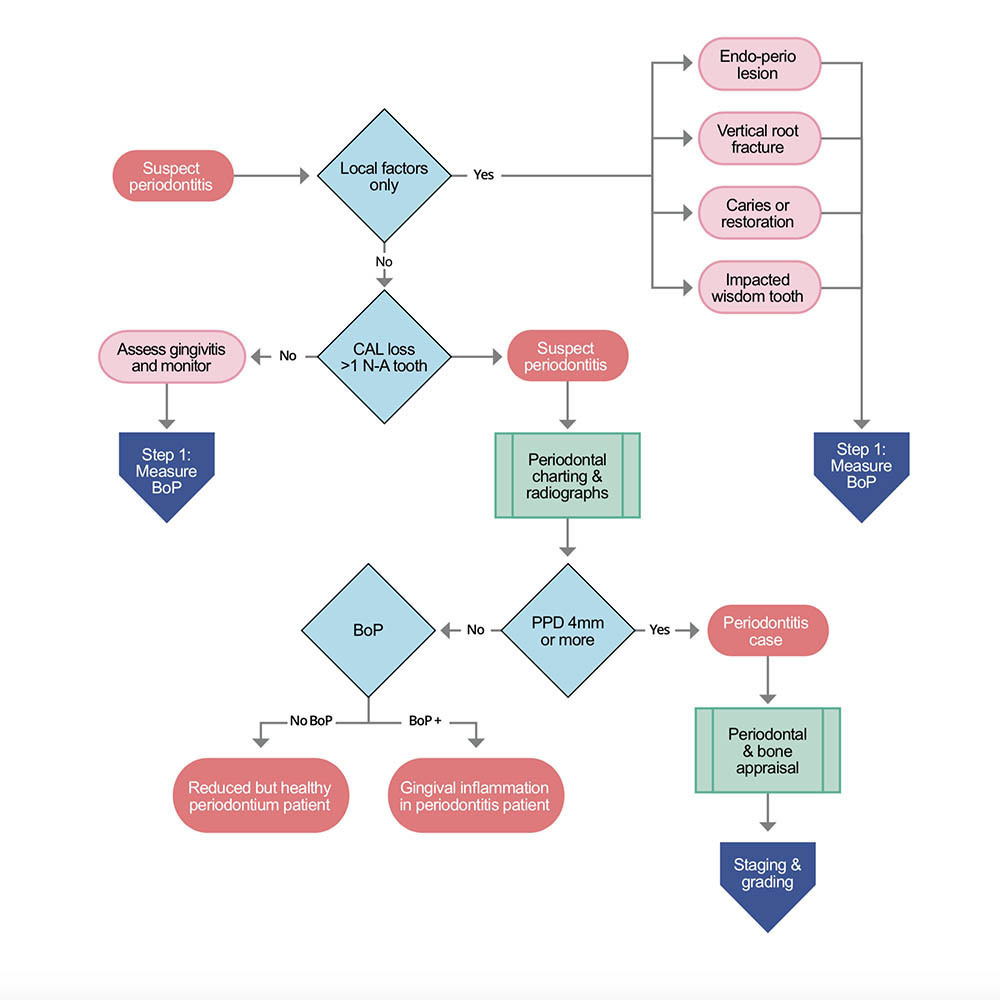
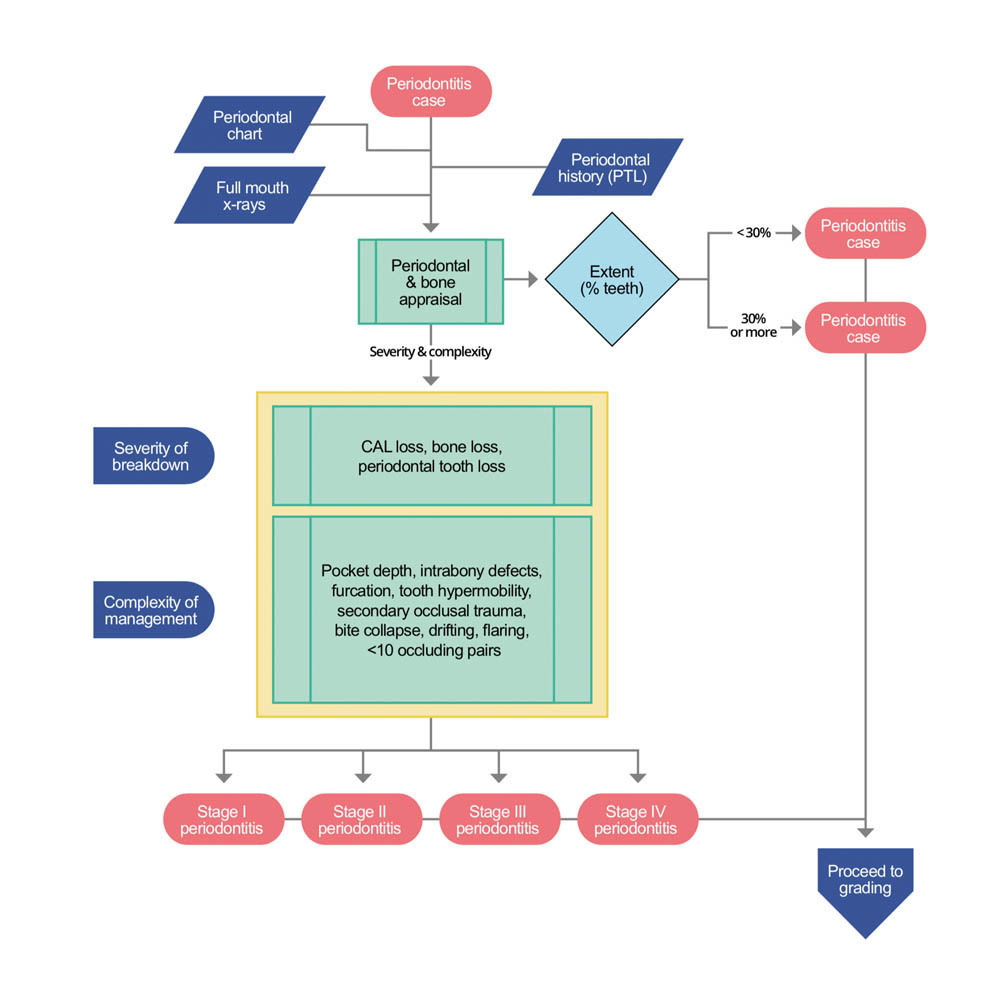
STEP 3a Il paziente è un caso di parodontite il cui stadio deve essere stabilito
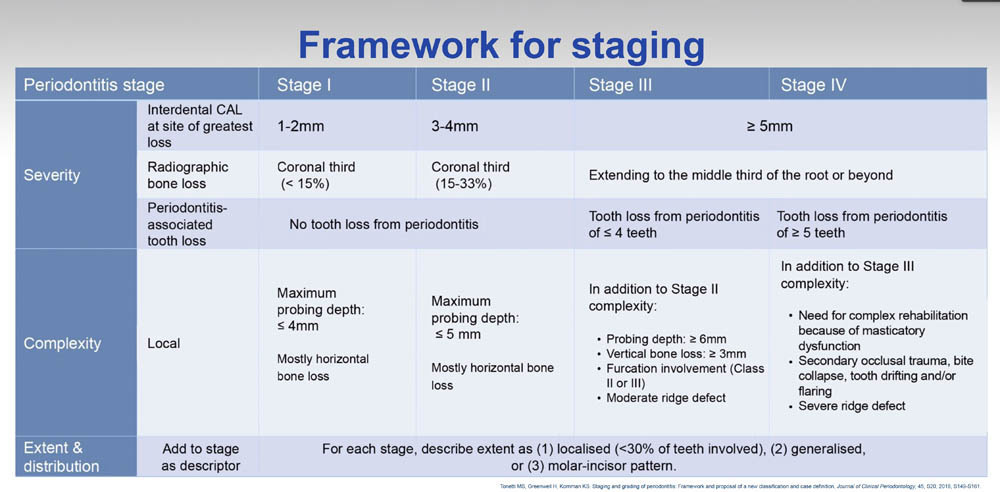
Per stabilire lo stadio di un caso di parodontite, sono necessarie le seguenti informazioni: sistematica radiografica, una cartella parodontale e una storia parodontale di perdita degli elementi dentari (PTL – periodontal history of tooth loss). Innanzitutto, valutiamo l’entità della malattia, verificando se CAL/BL colpiscono meno del 30% dei denti (locale) o del 30% o più (generalizzata). Quindi, definiamo lo stadio della malattia valutando la gravità (utilizzando CAL, BL e PTL) e la complessità (valutando PPD, forcazioni e lesioni intraossee, ipermobilità dei denti, traumi occlusali secondari, il collasso del morso, la migrazione, lo sventagliamento o la presenza di meno di 10 coppie di denti occludenti).
STEP 3b Stadi III e IV e differenze con I e II
Se la CAL è maggiore di 5 mm o se la BL interessa il terzo centrale della radice o oltre, in più di due denti adiacenti, la diagnosi è Stadio III o IV. Se la CAL è di 5 mm o meno in meno di due denti, dovremmo cercare lesioni di forcazione (gradi II e III). Se queste sono presenti, la diagnosi è o stadio III o IV. Se assenti, dovremmo controllare la PPD e se questa è maggiore di 5 mm in più di due denti adiacenti, la diagnosi è o stadio III o IV. Se la PPD è compresa tra 3-5 mm, dovremmo valutare il PTL. Se c’è PTL, la diagnosi è stadio III o IV. In caso contrario, la diagnosi è stadio I o II. Per quanto riguarda la profondità della tasca, è necessario applicare il giudizio clinico per utilizzare il criterio per passare dagli stadi I e II allo stadio III. Ad esempio, in presenza di pseudo tasche, la parodontite dovrà essere considerata di Stadio II.
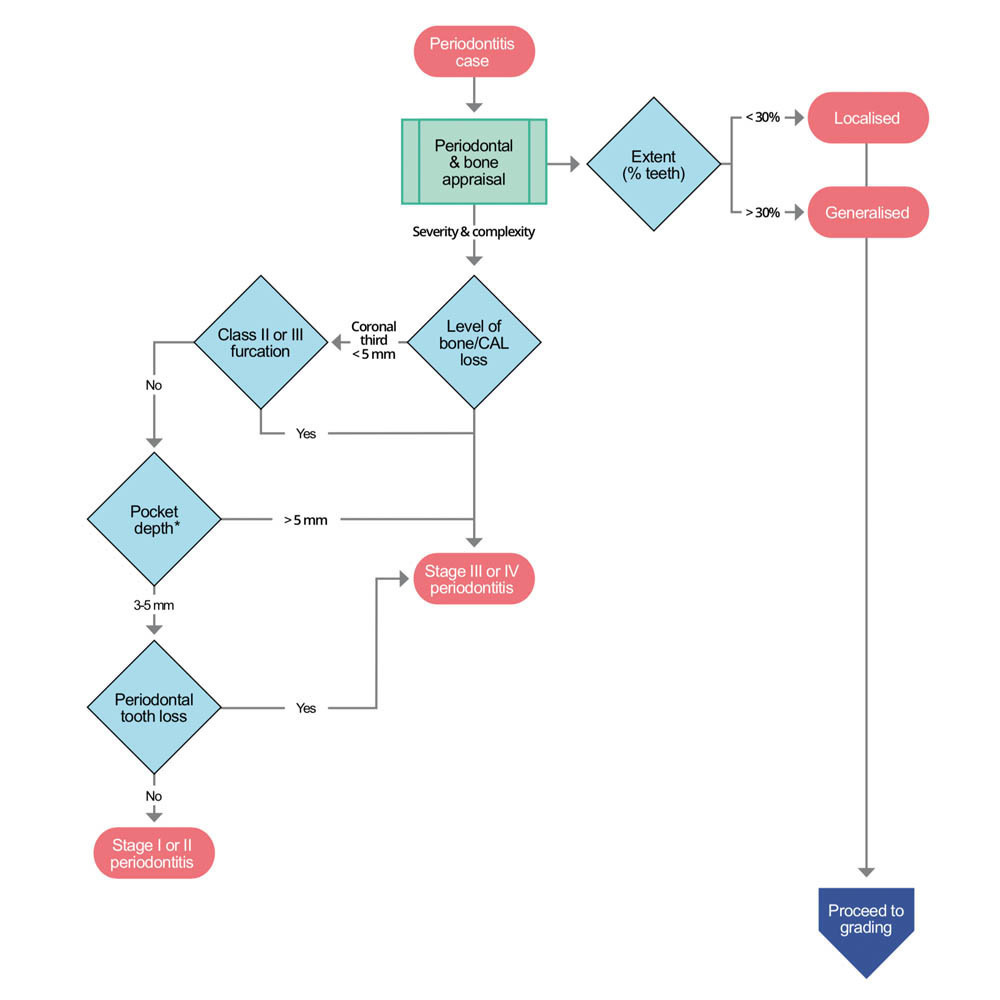
È necessario il giudizio clinico nell’utilizzo di questo criterio per passare dagli stadi I e II al III stadio. Ad esempio, in presenza di pseudo tasche, il caso parodontale dovrebbe essere considerato come uno stadio II.
STEP 3c Stadi I, II, III e IV
Gli stadi I e II sono basati sul livello di CAL e BL. La diagnosi è Stadio I se: (a) BL è inferiore al 15% e (b) CAL è compresa tra 1-2 mm. La diagnosi è Stadio II se: (a) BL è tra il 15% e il 33% e (b) CAL è compresa tra 3-4 mm. La diagnosi è Stadio III se: (a) BL colpisce il terzo centrale della radice o oltre, (b) CAL è 5mm o più, (c) PTL è quattro denti o meno, (d) sono presenti 10 o più coppie occludenti e (e) assenza di collasso del morso, migrazione, sventagliamento o un grave difetto di cresta. La diagnosi è lo Stadio IV se: (a) BL colpisce il terzo centrale della radice o oltre, (b) CAL è 5 mm o più, (c) PTL è più di quattro denti, (d) ci sono meno di 10 coppie occludenti o (e) in caso di collasso del morso, migrazione, sventagliamento o grave difetto di cresta.

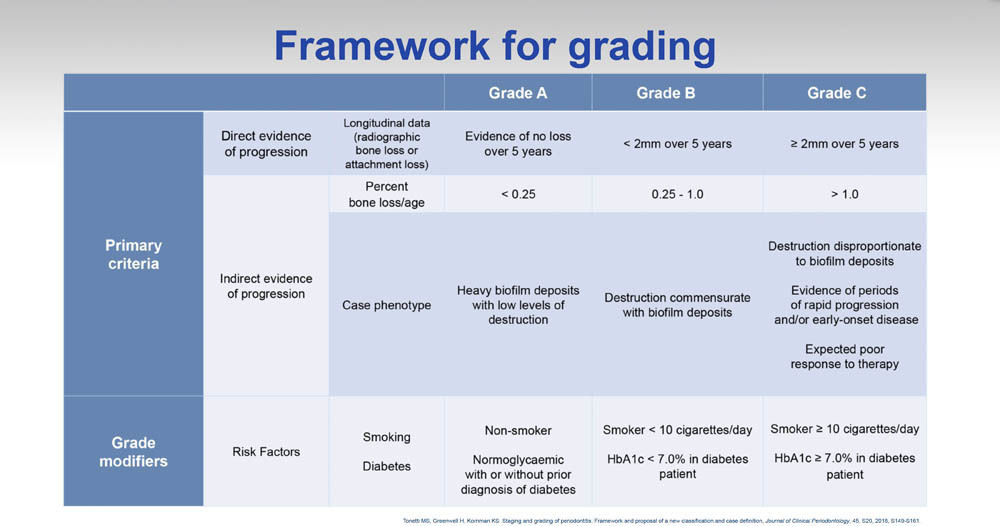
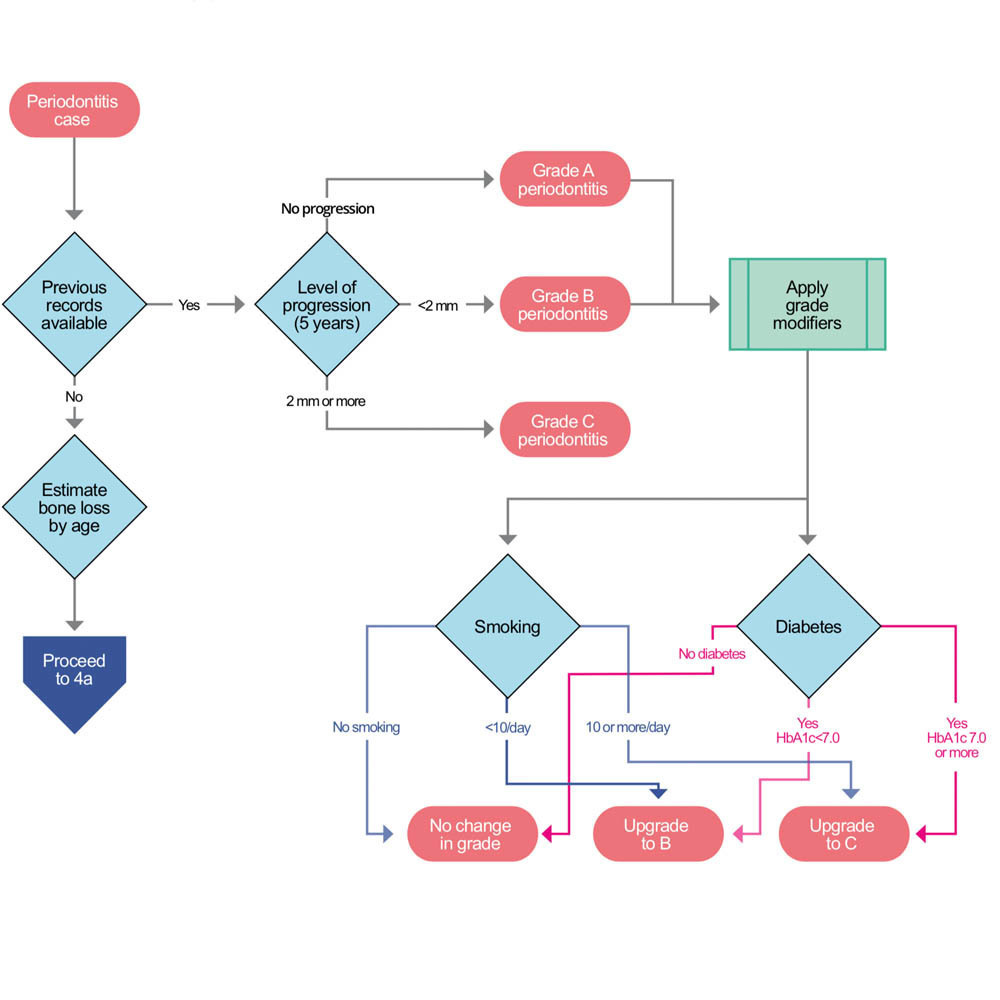
STEP 4a Classificazione del grado quando non ci sono documenti esistenti
Quando non sono disponibili precedenti esami parodontali, il rapporto perdita ossea/età (BL/A cioè bone loss/age) deve essere calcolato sulla base della sistematica radiografica. Se BL/A è compreso tra 0,25 e 1,0, la diagnosi è una parodontite di grado B. Se inferiore a 0,25, la diagnosi è parodontite di grado A: se superiore a 1,0, la diagnosi è parodontite di grado C. I gradi A e B possono essere modificati se il paziente fuma o è diabetico. Un paziente che fuma 10 o più sigarette al giorno sarà cambiato in Grado C, mentre uno che fuma meno di 10 sigarette sarà aggiornato a B. Allo stesso modo, un paziente diabetico con HbA1c inferiore a 7.0 verrà aggiornato a B e uno con HbA1c di 7.0 o più, aggiornato a C.
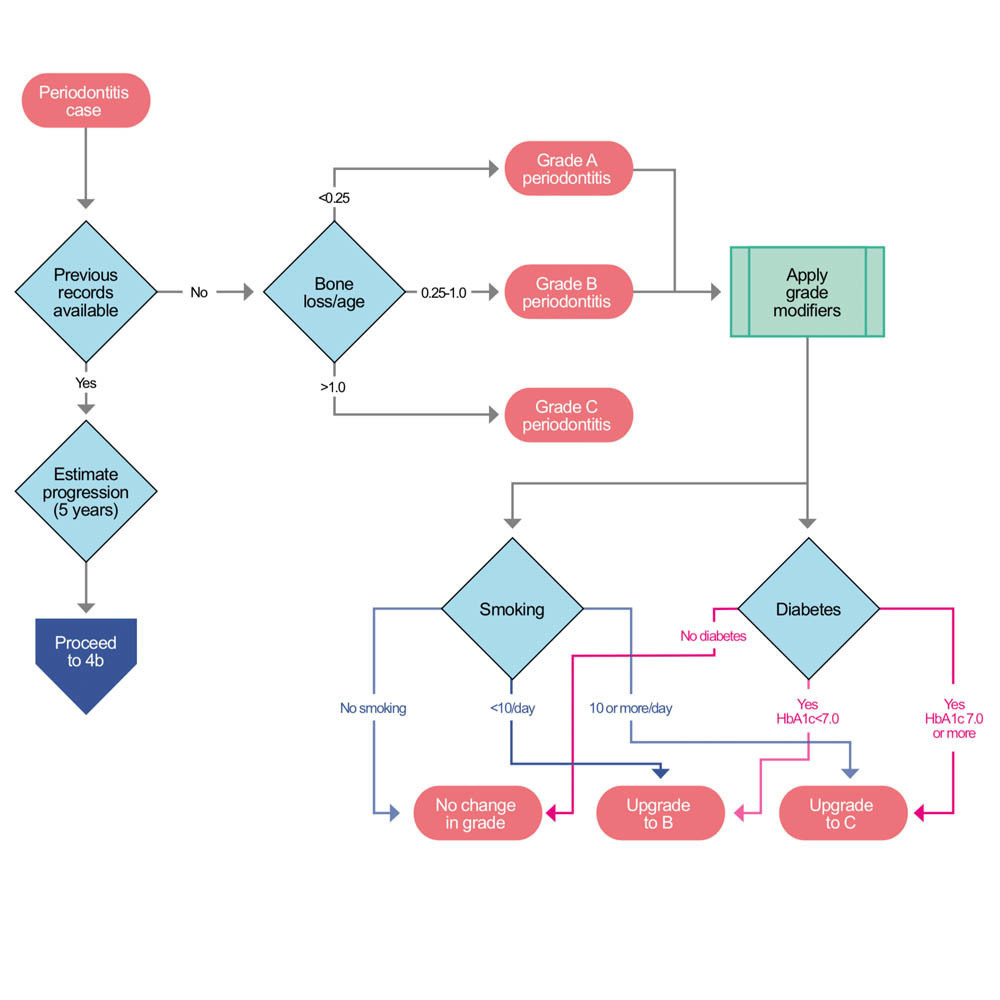
STEP 4b Classificazione del grado quando è disponibile la documentazione
Se sono disponibili esami parodontali del paziente, deve essere calcolato il tasso di progressione della malattia durante i precedenti cinque anni. Se la progressione è inferiore a 2 mm, la diagnosi è una parodontite di grado B. Se non c’è stata alcuna progressione in cinque anni, la diagnosi è una parodontite di grado A. Se la progressione è stata di 2 mm o più, la diagnosi è una parodontite di grado C. I gradi A e B possono essere aumentati se il paziente fuma o è diabetico. Un paziente che fuma 10 o più sigarette al giorno sarà cambiato in Grado C, mentre uno che fuma meno di 10 sigarette sarà aggiornato a B. Allo stesso modo, un paziente diabetico con HbA1c inferiore a 7.0 verrà aggiornato a B e uno con HbA1c di 7.0 o più aggiornato a C.
Ulteriori approfondimenti
Proceedings of the World Workshop on the Classification of Periodontal and Peri-implant Diseases and Conditions, co-edited by Kenneth S. Kornman and Maurizio S. Tonetti.
Journal of Clinical Periodontology, Volume 45, Issue S20, June 2018.
I procedimenti includono:
– Papapanou PN, Sanz M, et al. Periodontitis: Consensus report of workgroup 2 of the 2017 World Workshop on the Classification of Periodontal and Peri-implant Diseases and Conditions, S162-S170.
– Herrera D, Retamal-Valdes B, Alonso B, Feres M. Acute periodontal lesions (periodontal abscesses and necrotising periodontal diseases) and endo-periodontal lesions, S78-S94.
– Fine DH, Patil AG, Loos BG. Classification and diagnosis of aggressive periodontitis, S95-S111.
– Needleman I, Garcia R, Gkranias N, et al. Mean annual attachment, bone level, and tooth loss: A systematic review, S112-S129.
– Billings M, Holtfreter B, Papapanou PN, Mitnik GL, Kocher T, Dye BA. Age-dependent distribution of periodontitis in two countries: Findings from NHANES 2009 to 2014 and SHIP-TREND 2008 to 2012, S130-S148.
– Billings M, Holtfreter B, Papapanou PN, Mitnik GL, Kocher T, Dye BA. Age-dependent distribution of periodontitis in two countries: Findings from NHANES 2009 to 2014 and SHIP-TREND 2008 to 2012, S130-S148. Tonetti, MS & Sanz M. Implementation of the New Classification of Periodontal Diseases: Decision-making Algorithms for Clinical Practice and Education. Journal of Clinical Periodontology, 2019.
Nuova classificazione delle malattie e delle condizioni parodontali e perimplantari
La nuova classificazione è il risultato del World Workshop sulla classificazione delle malattie e delle condizioni parodontali e peri-implantari, tenutosi a Chicago nel novembre 2017. Il World Workshop è stato organizzato congiuntamente dall’American Academy of Periodontology (AAP) e dalla European Federation of Periodontology (EFP) per creare una base di conoscenze condivise per una nuova classificazione da promuovere a livello globale. La nuova classificazione aggiorna la precedente risalente al 1999. I documenti di ricerca e i report condivisi del World Workshop sono stati pubblicati simultaneamente sul Journal of Clinical Periodontology dell’EFP e nel Journal of Periodontology dell’AAP nel giugno 2018. La nuova classificazione è stata presentata formalmente dalle due organizzazioni al congresso di EuroPerio9 tenutosi ad Amsterdam a giugno 2018.
Informazioni sull’EFP
La European Federation of Periodontology (EFP) è un’organizzazione ombrello di 35 società scientifiche nazionali dedicata a promuovere la ricerca, l’educazione e la consapevolezza della scienza e della pratica parodontale. Rappresenta oltre 14.000 parodontologi e professionisti della salute delle gengive solo in Europa. Oltre a 31 membri europei, l’EFP ha recentemente accolto quattro membri associati internazionali provenienti dall’Asia, dal Medio Oriente e dall’America Latina.

