Introduzione
Nell’ultimo decennio, il crescente interesse verso una chirurgia meno invasiva nei confronti del paziente ha portato i ricercatori a focalizzare la loro attenzione su procedure minimamente invasive. Le procedure chirurgiche in odontoiatria hanno subito di recente radicali cambiamenti per ridurre l’invasività ed allo stesso tempo sono stati sviluppati nuovi strumenti e nuovi materiali che hanno portato ad una sostanziale evoluzione dell’armamentario chirurgico (Cortellini 2012).
Il campo della chirurgia parodontale si è arricchito di questo peculiare e innovativo approccio piuttosto recentemente. Harrel e Rees (1995) proposero la “Minimally Invasive Surgery” (MIS) con lo scopo di ridurre le dimensioni delle ferite chirurgiche e manipolare delicatamente i tessuti molli e duri (Harrel and Nunn 2001, Harrel et al 2005). Cortellini e Tonetti (2007a) con la pubblicazione della “Minimally Invasive Surgical Technique” (MIST) hanno cercato di migliorare la stabilità del coagulo e la chiusura primaria della ferita chirurgica a protezione del coagulo, aspetti ulteriormente evoluti con la “Modified Minimally Invasive Surgical Technique” (M-MIST, Cortellini & Tonetti 2009). “Chirurgia minimamente invasiva” è un termine che descrive l’uso di tecniche chirurgiche delicate e precise che sono veramente applicabili solo con l’uso di mezzi ingrandenti come lenti prismatiche e microscopi operatori e strumenti e materiali di dimensioni adatte alla microchirurgia. Cortellini & Tonetti (2001, 2005) hanno proposto l’uso del microscopio operatorio in chirurgia parodontale rigenerativa, riportando un’aumentata capacità di manipolazione dei tessuti molli con il conseguente miglioramento del potenziale di chiusura primaria della ferita chirurgica da una media del 70% dei casi ottenuta con chirurgia standard ad un eccellente 92% ottenuta con microchirurgia.
Tecniche Chirurgiche Minimamente Invasive
Le proposte di metodiche minimamente invasive in chirurgia rigenerativa parodontale possono essere suddivise in due gruppi: metodiche con sollevamento della papilla interdentale e del lembo palatino oltre a quello vestibolare e metodiche in cui solo il lembo vestibolare viene sollevato, mentre la papilla e il lembo linguale non vengono incisi.
Queste metodiche sono applicabili a difetti intraossei da poco profondi a molto profondi (fino al terzo apicale della superficie radicolare).
Diagnosi del difetto intraosseo
La diagnosi è prevalentemente clinica e si basa sul sondaggio. La differenza di livello di attacco fra due superfici interprossimali, rappresenta la componente infraossea del difetto. Se la superficie mesiale di un dente ha un livello di attacco di 10mm e la superficie distale del dente approssimale ha un livello di attacco di 4mm, la profondità attesa della componente infraossea è di 6mm.
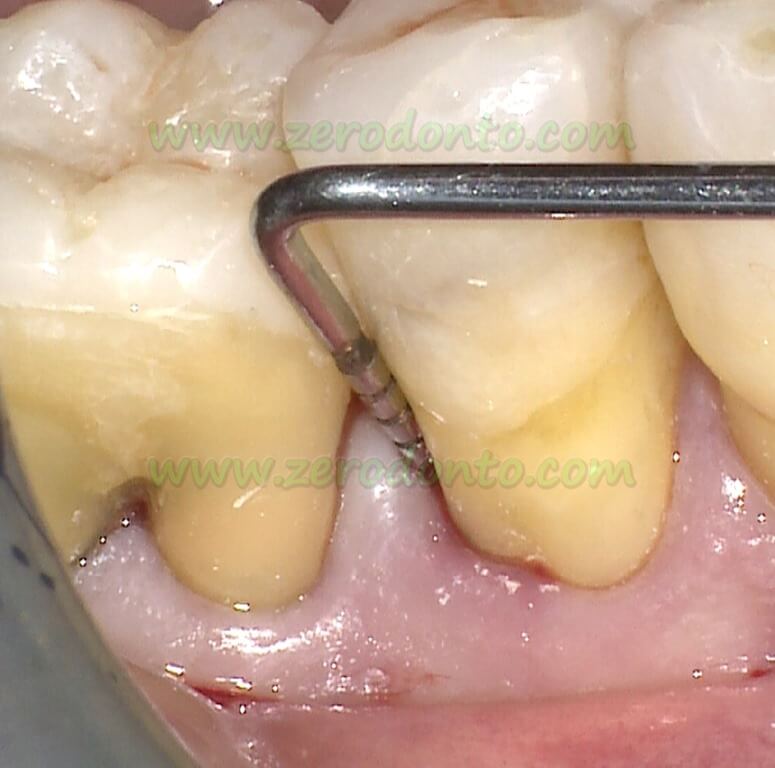
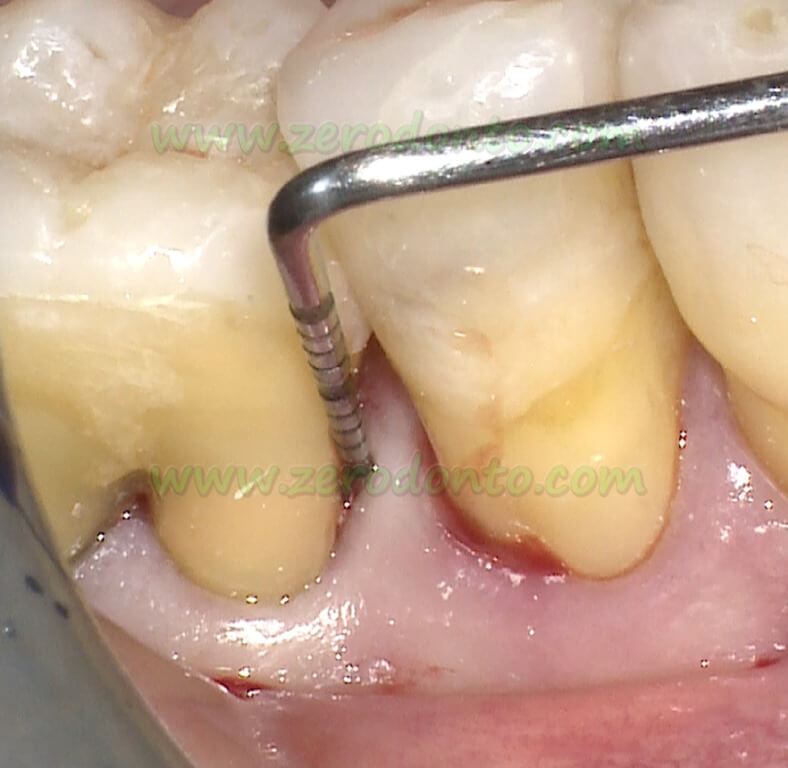
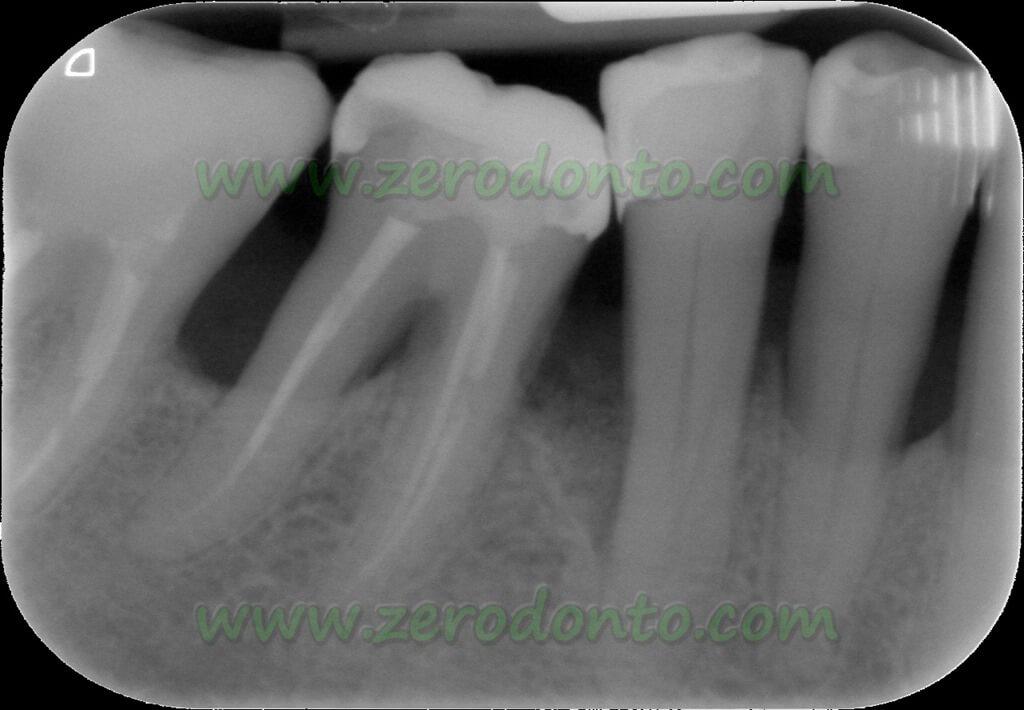
La diagnosi viene confermata dalla radiologia periapicale che fornisce informazioni importanti sulla morfologia del difetto e della radice, ma sottostima la reale profondità del difetto.
Preparazione del campo operatorio
È fondamentale che il paziente sia stato trattato in modo completo per la malattia parodontale, abbia un controllo ottimale di placca batterica e ridotti livelli di infezione residua. Possibilmente non deve fumare o fumare meno di 10 sigarette al giorno. Malattie sistemiche come il diabete devono essere controllate.
Nell’immediato pre-operatorio è opportuno eseguire una profilassi orale con coppetta e pasta e fare sciacquare la bocca al paziente con clorexidina 1% per 1 minuto.
Anestesia
L’anestesia, effettuata con carbocaina e adrenalina 1:100.000, è locale per infiltrazione nei tessuti mucosi. Attenzione a non infiltrare la gengiva marginale e soprattutto la papilla interdentale associata al difetto per evitare problemi di rivascolarizzazione di questo tessuti determinanti per il successo della chirurgia.
MIST (minimally invasive surgical technique)
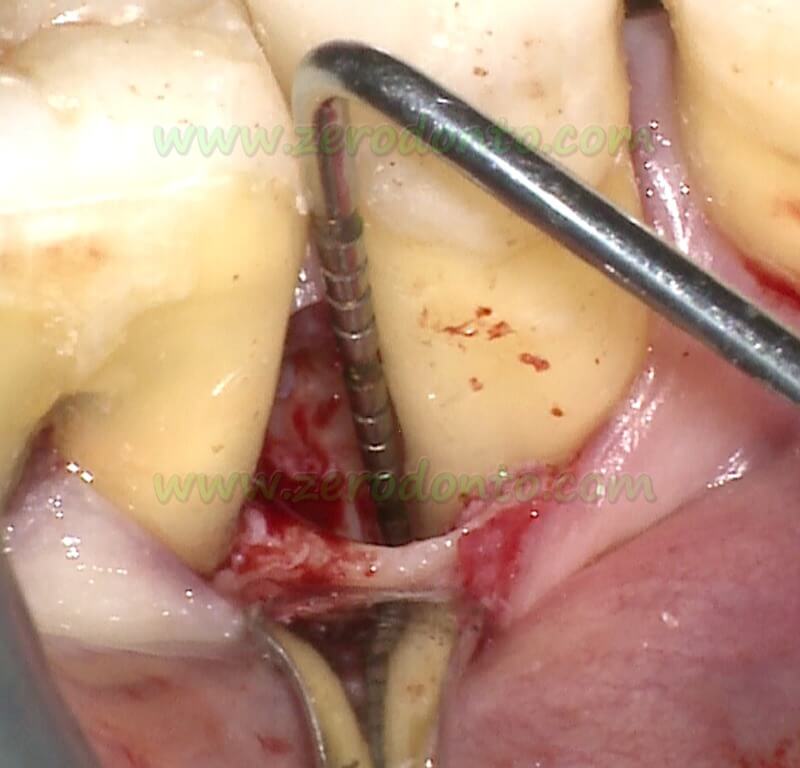
La tecnica chirurgica minimamente invasiva (MIST, Cortellini & Tonetti 2007a,b) prevede il sollevamento della papilla interdentale associata al difetto, che viene incisa con due approcci differenti a seconda delle dimensioni dello spazio interdentale. Negli spazi stretti viene utilizzata una incisione diagonale tracciata il più vicino possibile al colle della papilla, secondo i principi del lembo a preservazione della papilla semplificato (SPPF, Cortellini et al 1999); negli spazi larghi viene tracciata una incisione orizzontale sul lato buccale della papilla, secondo la tecnica di preservazione della papilla modificata (MPPT, Cortellini et al 1995a,b). Le incisioni intrasulculari buccali e linguali, limitate ai denti approssimali al difetto, consentono di sollevare lembi buccali e linguali a tutto spessore di minima estensione mesio-distale e corono-apicale, in modo da esporre la cresta ossea residua. Raramente lo scollamento del lembo vestibolare a tutto spessore supera la linea mucogengivale. La levigatura radicolare viene effettuata con mini curette e strumenti sonici/ultrasonici.
Il difetto pulito può essere trattato con varie soluzioni rigenerative: induttori della rigenerazione, quali amelogenine e fattori di crescita, innesti di osso autologo o di materiali eterologhi, o combinazioni. L’uso di amelogenine prevede anche l’applicazione di EDTA per 2 minuti sulla superficie radicolare asciutta. L’applicazione di amelogenine deve avvenire sulla superficie radicolare accuratamente lavata e asciugata con un getto d’aria.
La tecnica di sutura si basa sull’uso di una singola sutura a materassaio interno modificato (Gore 6-0) per chiudere la papilla interdentale. Possono essere aggiunte suture a cerchio (monofilamenti 6-0 o 7-0) per migliorare la chiusura primaria, quando la situazione clinica lo necessiti.
Il MIST può essere utilizzato anche per trattare difetti intraossei multipli su denti adiacenti (Cortellini et al 2008). La tecnica prevede un’estensione mesio-distale del lembo per coinvolgere tutti i denti a cui sono associati i difetti ossei. Il lembo, anche se più esteso in senso mesio-distale rispetto alla tecnica descritta precedentemente, viene scollato a tutto spessore per una estensione corono-apicale minima, secondo i principi descritti prima. Per il resto la procedura rimane identica a quanto descritto sopra.
M-MIST (modified minimally invasive surgical technique)
Più recentemente è stata proposta una tecnica minimamente invasiva modificata (M-MIST, Cortellini & Tonetti 2009). L’approccio chirurgico consiste nella creazione di un piccolo accesso interdentale solo vestibolare. Il piccolo lembo buccale, di forma triangolare, viene sollevato per esporre la cresta ossea buccale residua. L’incisione dell’aspetto vestibolare della papilla segue le stesse regole descritte nel MIST, a seconda delle dimensioni dello spazio interdentale. Dopo avere sollevato il lembo vestibolare, il tessuto interdentale sopracrestale viene dissecato dal tessuto di granulazione con una microlama. La papilla interdentale non viene distaccata dalla cresta ossea residua e dalle fibre sopracrestali e il lembo palatino non viene sollevato. I tessuti molli contenuti all’interno del difetto (tessuto di granulazione), separati dal tessuto connettivo sopracrestale papillare, vengono dissecati dall’osso residuo del difetto con una micro-lama e rimossi con mini curette. Successivamente, la superficie radicolare viene accuratamente strumentata con mini curette e strumenti sonici/ultrasonici evitando di traumatizzare le fibre sopracrestali della papilla associata al difetto.
Tutte le procedure descritte vengono effettuate attraverso la piccola “finestra chirurgica” vestibolare e richiedono l’uso di ingrandimenti e di ottima illuminazione del campo. Il microscopio operatorio gioca un ruolo fondamentale in queste procedure raffinate. La chiusura primaria della ferita chirurgica si effettua con una sutura a materassaio interno modificato.
Si possono aggiungere suture a cerchio per migliorare la chiusura primaria, quando il caso lo necessita.
Implicazioni tecniche e limiti
Questi due differenti approcci minimamente invasivi per difetti intraossei possono essere applicate in un numero rilevante di casi clinici e aiutano il paziente a trovare il coraggio e la determinazione necessari a trattare la parodontite e liberarsi dalla paura di perdere i denti, ma hanno ovviamente dei limiti. I difetti molto ampi che coinvolgono il dente su 3 o 4 superfici e si estendono al terzo apicale della radice o addirittura oltre apice, devono essere affrontati con metodiche che prevedono incisioni ampie del lembo, come la metodica della papilla modificata e semplificata (Cortellini et al 1995, 1999). I difetti più isolati possono invece essere affrontati con le metodiche minimamente invasive. La MIST (Cortellini e Tonetti 2007a,b) prevede il sollevamento delle papille interdentali per ottenere un accesso diretto buccale e linguale al difetto intraosseo, mentre la M-MIST (Cortellini e Tonetti 2009) propone un approccio in cui l’accesso al difetto è ottenuto attraverso lo scollamento di un piccolo lembo buccale, senza incidere la papilla interdentale. Il problema principale che si incontra nell’eseguire una tecnica minimamente invasiva è il problema della visibilità e della gestione del campo chirurgico che, ovviamente, è ancora più rilevante nella tecnica M-MIST ma può essere risolto adottando strumenti in grado di fornire elevati fattori di ingrandimento e una illuminazione diretta del campo inquadrato. La tecnica M-MIST non può essere applicata a tutti i difetti parodontali (Cortellini & Tonetti 2009). I suoi limiti sono rappresentati dall’accesso alla superficie radicolare, per esempio nei casi in cui ci sia una estensione palatina profonda del difetto, non raggiungibile con gli strumenti attraverso la finestra vestibolare. In questi casi suggeriamo di sollevare la papilla interdentale ed eseguire una tecnica MIST. Queste procedure minimamente invasive trovano nel microscopio operatorio un supporto ideale, per la possibilità di ottimizzare l’ingrandimento a seconda delle necessità chirurgiche e per la presenza di una illuminazione coassiale alla lente, in grado di illuminare perfettamente il campo inquadrato.
E’ indispensabile anche implementare il tray chirurgico con l’adozione di strumenti e materiali da microchirurgia, quali piccoli scollatori periostali e pinzette microchirurgiche, micro-lame, mini-curette, forbici e porta-aghi da microchirurgia.


Anche le suture devono essere adeguate: è importante utilizzare monofilamenti non riassorbibili da 6-0 a 8-0.
Periodo post-operatorio
Il paziente viene dismesso con le seguenti prescrizioni:
- 1 compressa di ibuprofene da 600mg assunta in studio e l’indicazione ad assumerne una seconda dopo 8 ore. Poi altre compresse solo in caso di necessità
- Doxiciclina da 100mg 2 volte / die per 7gg Clorexidina 0.12% collutorio tre volte al giorno per 1 minuto. La clorexidina deve essere continuata fino a quando il paziente riesce a pulire i denti in modo normale (di solito quinta settimana)
- astensione dalla igiene meccanica per 1 settimana
- alimentazione semiliquida per 1 settimana
Dopo 1 settimana:
- rimozione suture
- profilassi orale con gel di clorexidina
- spazzolino morbido
- alimentazione morbida
Dopo 3 settimane:
- profilassi orale con pasta
- scovolino sottodimensionato o filo
- alimentazione più consistente
Dopo 5 settimane:
- profilassi orale con pasta
- spazzolino normale e scovolino o filo
- alimentazione normale
Periodo post – operatorio: effetti collaterali
Lo sviluppo della chirurgia minimamente invasiva ha fortemente ridotto la quantità di complicazioni ed effetti collaterali nel periodo post-operatorio. Il problema più importante nell’immediato post operatorio è rappresentato dalla chiusura primaria della ferita chirurgica. Nella chirurgia rigenerativa non minimamente invasiva, Cortellini e Tonetti (2000) riportano percentuali di chiusura primaria del lembo mantenuta nel 70% dei casi. In altre parole, nel 30% dei casi è stato osservato un fallimento della ferita chirurgica, accompagnato da una riduzione del potenziale rigenerativo del sito trattato. Applicando la MIST, la chiusura primaria del lembo, ottenuta nel 100% dei casi, è stata mantenuta nel 95% dei casi a 1 settimana nel trattamento di difetti singoli (Cortellini and Tonetti 2007a,b) e nel 100% dei casi nel trattamento di difetti multipli (Cortellini et al 2008). Complicanze post-operatorie, quali edema ed ipersensibilità radicolare sono state rilevate in pochi casi (Cortellini and Tonetti 2007a,b, Cortellini et al 2008). Con la tecnica M-MIST (Cortellini & Tonetti 2009) la chiusura primaria del lembo è stata ottenuta e mantenuta nel 100% dei casi. In un secondo studio controllato (Cortellini & Tonetti 2011) un sito trattato con M-MIST+EMD+BioOss ha presentato una lieve discontinuità della ferita chirurgica interdentale a 1 settimana. In nessuno dei siti trattati si è verificato edema, ematoma o suppurazione (Cortellini & Tonetti 2009, 2011).
Morbilità chirurgica e post-chirurgica del paziente
L’impatto delle procedure chirurgiche minimamente invasive sul paziente si è rivelato estremamente mite. In uno studio clinico, nessuno dei pazienti trattati con MIST e EMD (Cortellini & Tonetti 2007b) ha riferito dolore intraoperatorio o fastidio e il 70% non ha avuto alcun dolore post-operatorio. Nei pazienti che hanno denunciato dolore, questo scompariva in 26±17 ore, in media. Il consumo domiciliare di analgesici era di 1±2 compresse di ibuprofene da 600mg per paziente, in media. Ventitre pazienti non hanno assunto compresse di antidolorifico.
In un secondo studio clinico con MIST e EMD (Cortellini et al 2008) 14 pazienti non hanno riportato alcun dolore post-operatorio, mentre sei hanno riferito un dolore molto lieve. In questi pazienti, il dolore è sparito dopo 21±5 ore, in media. Il consumo domiciliare di antidolorifici era di 0.9±1.0 compresse per paziente. Nove pazienti non hanno utilizzato nessun analgesico.
Nello studio clinico in cui i difetti sono stati trattati con M-MIST e EMD (Cortellini & Tonetti 2009) nessuno dei pazienti ha riportato dolore intraoperatorio o postoperatorio significativo. Tre pazienti hanno riportato fastidio molto lieve nei primi 2 giorni dopo la chirurgia. Quattordici su quindici hanno descritto la prima settimana di postoperatorio esente da effetti collaterali significativi.
Nello studio controllato in cui i difetti sono stati trattati con M-MIST da sola o in combinazione con EMD o EMD+BioOss (Cortellini & Tonetti 2011) nessuno dei pazienti ha riportato dolore intra o post-chirurgico. Hanno riferito un lieve fastidio tre pazienti del gruppo M-MIST, due pazienti del gruppo M-MIST+EMD e quattro pazienti del gruppo M-MIST+EMD+BMDX. Pochi pazienti hanno assunto antidolorifici: tre pazienti del gruppo controllo (numero medio di compresse 0.4±0.7, massimo 2), quattro pazienti del gruppo EMD (media 0.3±0.6, massimo 2), e quattro pazienti del gruppo EMD+BioOss (media 0.5±1, massimo 3).
Conclusioni
La chirurgia minimamente invasiva può essere considerata una importante realtà nel campo della rigenerazione parodontale. Gli studi clinici randomizzati hanno mostrato il suo elevato potenziale clinico e la sua efficacia nel trattamento dei difetti intraossei. L’efficacia clinica è associata ad una morbilità molto limitata per il paziente durante la chirurgia e nel periodo post-chirurgico. Le procedure di chirurgia minimamente invasiva, tuttavia, sono procedure che richiedono un training specifico e l’adozione di strumenti e materiali idonei alla loro applicazione.
References
1. Cortellini P, Pini-Prato G & Tonetti M. The modified papilla preservation technique. A new surgical approach for interproximal regenerative procedures. J Periodontol 1995a: 66: 261-266.
2. Cortellini P, Pini-Prato G & Tonetti M. Periodontal regeneration of human infrabony defects with titanium reinforced membranes. A controlled clinical trial. J Periodontol 1995b: 66: 797-803.
3. Cortellini P, Pini-Prato G & Tonetti M. The simplified papilla preservation flap. A novel surgical approach for the management of soft tissues in regenerative procedures. Int J Periodontics Rest Dent 1999: 19: 589-599.
4. Cortellini P, Tonetti MS. Focus on intrabony defects: guided tissue regeneration (GTR). Periodontology 2000. 2000: 22: 104-132.
5. Cortellini P, Tonetti MS. Microsurgical approach to periodontal regeneration. Initial evaluation in a case cohort. J Periodontol 2001: 72: 559-569.
6. Cortellini P, Tonetti MS. Clinical performance of a regenerative strategy for intrabony defects: scientific evidence and clinical experience. J Periodontol 2005: 76: 341-50.
7. Cortellini P, Tonetti MS. A Minimally Invasive Surgical Technique (MIST) with Enamel Matrix Derivate in the Regenerative Treatment of Intrabony Defects: A Novel Approach to Limit Morbidity. J Clin Periodontol 2007a: 34: 87-93
8. Cortellini P, Tonetti MS. Minimally Invasive Surgical Technique (M.I.S.T.) and Enamel Matrix Derivative (EMD) in Intrabony Defects. (I) Clinical Outcomes and Intra-operative and Post-operative Morbidity. J Clin Periodontol 2007b: 34: 1082-1088.
9. Cortellini P, M Nieri, GP Pini Prato, Tonetti MS. Single minimally invasive surgical technique (MIST) with enamel matrix derivative (EMD) to treat multiple adjacent intrabony defects. Clinical outcomes and patient morbidity. J Clin Periodontol 2008: 35: 605-613.
10. Cortellini P, Tonetti MS. Improved wound stability with a modified minimally invasive surgical technique in the regenerative treatment of isolated interdental intrabony defects. J Clin Periodontol 2009: 36: 157–163.
11. Cortellini P, Tonetti MS: Clinical and radiographic outcomes of the modified minimally invasive surgical technique with and without regenerative materials: a randomized- controlled trial in intra-bony defects. J Clin Peridontol 2011: 38: 365–373.
12. Cortellini P, Stalpers G, Mollo A, Tonetti MS. Periodontal regeneration versus extraction and prosthetic replacement of teeth severely compromised by attachment loss to the apex: 5-year results of an ongoing randomized clinical trial. J Clin Periodontol 2011: 38: 915–924.
13. Cortellini P, Tonetti MS , Pini Prato G. The Partly Epithelialized Free Gingival Graft (PE-FGG) at Lower Incisors. A Pilot Study with Implications for Alignment of the Muco-gingival Junction. J Clin Periodontol 2012: 39:674-680.
14. Cortellini P. Minimally invasive surgical techniques in periodontal regeneration. J Evid Based Dent Pract. 2012;12:89-100.
15. Harrel SK, Rees TD Granulation tissue removal in routine and minimally invasive surgical procedures. Compendium of Continuing Education Dentistry. 1995: 16: 960-967.
16. Harrel TK, Nunn ME Longitudinal comparison of the periodontal status of patients with moderate to severe periodontal disease receiving no treatment, non-surgical treatment, and surgical treatment utilizing individual sites for analysis. J Periodontol 2001: 72: 1509-1519.
17. Harrel SK, Wilson Jr TG, Nunn ME Prospective assessment of the use of enamel matrix proteins with minimally invasive surgery. J Periodontol 2005: 76: 380-384.

